У девушки болит половой орган. Причины болей во влагалище: заболевания женских половых органов невоспалительного происхождения. Травматические факторы боли
1084
Болит половой член: причины дискомфорта и возможные заболевания
Одним из недвусмысленных симптомов, означающих патологию, является боль в половом члене. Как правило, это неприятное обстоятельство заставляет мужчин сразу же обращаться к врачу, несмотря на стеснение. Болевой синдром может означать как сосудистые нарушения и местные воспаления, так и заражения инфекционными заболеваниями, переданными интимным путём.
Причины болей в мужском члене
Что делать, когда появляется боль в основании полового члена или в мочеиспускательном канале органа до или после полового акта?
Диспареуния или боль в половом члене способна доставлять беспокойство из-за множества причин.
Предшествовать ей может:
Сексуальные отношения, когда у женщины отсутствует достаточное увлажнение влагалища – по этой причине может происходить надрыв крайней плоти и внутренние кровоизлияния пениса, провоцирующие боль после полового акта;
- Неприятные ощущения возникают по причине патологий кровообращения, особенно у диабетиков;
- Если мужчина страдает , уплотнение в виде фибросклерозного рубца может доставлять болезненность;
- Когда воспаляется и болит головка органа по причине , это вызвано несоблюдением чистоты, в результате чего поражается смегма.
- Страдание больному могут доставлять вирусы и бактерии, проникшие в мочеиспускательный канал;
- Также предпосылками болевых симптомов являются венерические заболевания, спровоцированные возбудителями и гонококками при ;
- выражается в отёке, покраснении и гнойных выделениях, которые усиливают боль в половом члене;
- Также болит пенис, когда присутствует воспаление в кавернозных телах органа, при обтурации камнями мочеиспускательного канала.
Существуют и другие случаи, когда болит половой член – всевозможные травмы: удары, ушибы, ущемления и , а также , когда болит член после интимных отношений.
Воспалительное заболевание – баланопостит
Когда пациент жалуется на то, у него боль в головке полового члена, и, к тому же, наблюдается отёк, покраснение, из уретры сочится гной с неприятным запахом, это может означать воспалительный процесс, называемый баланопоститом.

Иногда такое состояние может быть спровоцировано аллергической реакцией или сужением крайней плоти. При этом головка полового органа с трудом обнажается. Если не принимаются срочные меры по лечению, отёк становится выраженным и такое состояние может перейти в гнойный абсцесс и гангрену.
Болезнь отличается хроническим течением. Баланопостит способен развиваться на фоне нарушений кровообращения, и тогда болит головка детородного органа в результате ишемии и некроза тканей.
Инфекционный тип баланопостита характеризуется кожными поражениями и образованием сыпи, состоящей из везикул с жидкостью. Такие симптомы проявляются при кандидозе и урогенитальном герпесе. Заболевание может сопровождаться общей слабостью, расстройством кишечника, диспепсией, повышением температуры поражённых участков и всего тела до 38 градусов.
Когда болит головка органа, воспалительные процессы, порой, охватывают кавернозные тела, при этом болевой синдром отличается высокой интенсивностью.
Уретрит и его разновидности
Воспалительное поражение мочеиспускательного канала вызывается венозным застоем, травмами и аллергической реакцией на гигиенические средства и продукты, употребляемые в пищу. При этом, обычно, болит головка детородного органа.

Инфекционные виды воспалений включают в себя недуги, вызванные вирусами, и другими микроорганизмами.
Первые симптомы проявляются по истечении инкубационного периода, который неодинаков при воздействии разных инфекционных агентов, но все они схожи между собой:
- У больного возникает зуд и жжение в мужском органе;
- Болит пенис, как во время мочеиспускания, так и в моменты покоя;
- Происходит разного цвета жидкости из уретры – она бывает белой и зелёной, имеет неприятный запах;
- Боль в половом члене сочетается с болезненными ощущениями в животе;
- Моча становится мутной, иногда с , учащаются позывы к мочеиспусканию.
Когда вовремя не проведено лечение, недуг переходит в хроническую форму, при которой симптомы исчезают, но регулярно происходят обострения болезни, и они проявляются с новой силой, в том числе болит пенис.
При уретрите больного не помещают в стационар – он может проходить лечебную терапию в домашних условиях. Главное, точно выполнять предписание врача. Специалистом назначаются антибактериальные препараты и местные лекарства в виде мазей и кремов для устранения зуда, гиперемии и сыпи. Пациентам прописываются анальгетики в случаях, когда боль в половом члене особенно выражена.
В этот период пациент должен отказаться от спиртосодержащих напитков, сладкого, острых и маринованных блюд. Сексуальная жизнь тоже исключается до полного выздоровления.
Болезнь Пейрони
Когда мужчину начинает беспокоить боль в основании полового члена, основной причиной бывает изменение фиброзной ткани в оболочке белка. Недугу подвержены мужчины в зрелом и преклонном возрасте.

Предположительно болит пенис из-за разрастания доброкачественных опухолей в области уретры. Боль в половом члене возникает как при возбуждении, так и после сексуальной близости, и, при прогрессировании заболевания делает половые отношения невозможными.
Предпосылками патологии считается:
- Травматология различного генеза;
- Сбои в иммунной системе;
- Атеросклероз сосудов;
- Сахарный диабет и нарушение обмена веществ;
- Высокий уровень серотонина;
- Кровоизлияние из-за закрытого перелома пениса;
- Увеличенное количество мочевой кислоты.
Основным симптомом, помимо , уплотнений и уменьшения размеров органа является боль в половом члене.
Опасность осложнений патологии заключается в том, что она угрожает полной потерей потенции и бесплодием. Если болит репродуктивный орган, следует немедленно идти к врачу и выяснять природу аномалии.
В тех случаях, когда локализуется боль в основании полового члена, специалист может заподозрить воспаление предстательной железы, что является предпосылкой к будущему образованию , способной перерождаться в злокачественную опухоль.
Если болит член после интимных отношений, предполагаются и венерические заболевания, которые в дальнейшем полностью разрушают все жизненноважные системы организма.
Поскольку вариантов аномальных процессов в наружных детородных органах мужчины слишком много, ему остаётся только довериться врачу и пройти лечение, во избежание неприятных последствий. Кроме и бесплодия, отсутствие квалифицированной медицинской помощи может привести к гангрене и ампутации пениса из-за риска летального исхода.
Воспаление половых органов может настигнуть как мужчин, так и женщин. Это достаточно неприятное заболевание, которое доставляет массу хлопот и чувство дискомфорта. Как лечить его, назначает врач, ведь это может быть не только самостоятельная болезнь, но и симптом какого-то другого, более грозного заболевания.
Симптомы воспаления половых органов у мужчин и женщин
Признаки воспаления у женщин
Основная симптоматика при воспалительных процессах в женских половых органах:
отечностей тканей в области женских половых органов;
патологичные выделения с влагалища;
боль во время сношения как симптом воспаления половых органов;
боль во время мочеиспускания;
общее недомогание и чувство дискомфорта: повышенная температура тела, слабость;
жжение и зуд в области половых органов.
Симптомы воспаления мужских половых органов
Симптомы воспаления половых органов у мужчин в силу анатомический различий другие:
отек крайней плоти;
патологические выделения;
покраснения, жжение, зуд;
снижение полового влечения;
боль во время эякуляции и мочеиспускании;
общие недомогания: высокая температура, слабость, апатия.
Лечение воспаления женских половых органов
Воспаления у женщин может проявляться как во внутренних, так и в наружных половых органах. К наружным воспалениям относятся:
бартолинит;
К внутренним воспалениям половых органов у женщин принадлежат:
воспаление шейки матки (цервицит);
воспаление матки (эндометрит);
воспаление яичников (оофорит);
воспаление маточных труб (сальпингит);
воспаления маточных придатков (аднексит, сальпигоофорит);
воспаление тазовой брюшины (пельвиоперетонит).
Первая помощь в лечении женского воспаления половых органов
Главное – как можно скорее попасть на консультацию к гинекологу, который и поможет начать лечениес помощью лекарственных и народных средств. Следует понять, что воспаление по-женски - довольно опасно, и его лечение ни в коем случае не стоит назначать самостоятельно или по схеме уже прошедших через него подруг. Чтобы подобрать по-настоящему эффективный препарат или народное средство, нужно выявить какие именно микроорганизмы вызвали воспаление, для чего врачу необходимо взять мазок и сделать антибиотикограмму.
Но стоит помнить, что прием медикаментов – это далеко не все, чем можно себе помочь. Также нужно хотя бы 2-3 недели соблюдать половой покой и внимательно следить за своим стулом, поскольку скопление каловых масс может вызвать дополнительную боль. Кроме того, на период лечения исключить из рациона острую пищу, которая раздражает кишечник, и аллергены – шоколад и яичные белки. Рекомендуется также при лечении воспаления соблюдать обильный питьевой режим, причем предпочтение лучше отдавать минеральной воде, кислым морсам чаю с лимоном. Кушайте больше молочных продуктов, поскольку кальций уменьшит воспаление.
Схема терапии воспаления половых органов
Как лечить воспаление, назначает гинеколог, опираясь на результаты анализов. Основу составляют противовоспалительные и антибактериальные препараты. Физиотерапия лечебный массаж. Иногда дополнительно врач приписывает витамины и средства для повышения иммунитета.
При этих воспалениях у женщин требуется строгое соблюдение правил гигиены и желательно постельный режим. Настоятельно рекомендуется обмывать половые органы пяти процентным раствором перманганат калия, настойкой ромашки, раствором борной кислоты несколько раз в день. После обсушивания бережным промоканием половые органы следует слегка припудрить тальком или детской присыпкой.
При сильном зуде, болях и отеках нужно для лечения половых органов применять препараты Валерианы, Бром, Пустырник, Димедрол или Анестезиновую мазь. Если зуд связан с гормональными нарушениями и имеется воспаление наружных половых органов, тогда следует провести терапию посредством гормональных препаратов. Местно нужно принимать мази, содержащие гормоны эстрогена. Одновременно также для лечения воспаления следует принимать и седативные препараты, например, валериану или бромиды.
Народные средства при воспаление половых органов у женщин
Как лечить воспаление половых органов народными средствами, подскажет фитотерапия. Но лучше прием трав и компрессы согласовать с лечащим врачом, что бы не навредить организму и не вызвать осложнений. Ведь воспаление половых органов у женщин может без лечения перерасти в хроническую форму.
При остром воспалении очень действенно такое народное средство как паровые ванночки. В молоке следует сварить листья белокочанной свежей капусты. Капустно-молочный бульон далее следует перелить в таз, присесть над ним и таким образом принимать паровые лечебные ванночки. Процедуру лечения аднексита нужно проводить ежедневно до полного выздоровления.
Сырой картофель тоже поможет уберечься от воспаления половых органов. Сок сырого картофеля следует пить в качестве народного средства по столовой ложке каждый день.
Травяная смесь из мать-и-мачехи, золототысячника и данника, также хороший помощник в лечении воспаления половых органов. Столовую ложку этого народного средства следует настоять в 200 граммов кипятка и принимать по 70-80 грамм 5-6 раз за сутки на протяжении месяца.
Клизма из ромашки снимет воспаление половых органов и купирует боль. Две столовых ложки аптечной ромашки заливаем 200 граммами кипятка и под крышкой настаиваем полчаса. Перед процедурой лечения народным методом очищаем кишечник клизмой из летней кипяченой воды. После, остудив ромашку до 36 градусов по шкале Цельсия, делаем клизму и около получаса лежим на боку, не вставая, пока содержимое не всосется.
Сбор из ромашки, мать-и-мачехи, донника, календулы и золототысячника смешиваем в равных частях. В 500 миллилитров кипятка всыпаем пару столовых ложек сбора и настаиваем полчаса. Принимать это народное средство при лечении воспаления половых органов нужно по 70 грамм 5-6 раз за сутки на протяжении нескольких месяцев. Кстати, народная медицина не рекомендует жить половой жизнью во время проведения лечения.
Спринцевание для лечения воспаления также следует проводить отварами трав. Для этого следует взять кору дуба, цветы мальвы, ромашку и листья шалфея и смешать их в пропорции 2:2:5:3. Пару столовых ложек сбора следует залить 1000 миллилитров кипятка и настоять. Остудив до 36-37 градусов, отвар следует вводить во влагалище спринцовкой на ночь.
Ванночки эффективны для лечения воспаления половых органов, их также хорошо применять с ягодами и стеблями можжевельника. На 50 грамм рассчитано ведро (20 литров) кипятка. Настаивать следует это народное средство приблизительно два часа. После, подогрев его до приятной температуры, следует сесть в этот отвар на 15 минут.
Лечение воспаления мужских половых органов
Воспаление у мужчин имеет немного другую клиническую картину. К ним относят:
воспаление предстательной железы (простатит);
воспаление головки полового члена и крайней плоти (баланопостит);
воспаление мочеиспускательного канала (уретрит);
воспаление половых (семенных) пузырьков (везикулит);
воспаление органов мошонки, яичек и т.д.
Схема терапии воспаления у мужчин
Стоит ли повторяться, что при малейших подозрениях на воспаление органов половой органов мужчине нужно немедленно обратиться к врачу? Ведь вся общественность, в том числе и доктора, постоянно об этом говорят. Урологи и дерматовенерологи утверждают, что лечение воспаления у мужчин занимает немало времени, в виду анатомических особенностей строения организма.
Лечение половых органов у мужчин проходит по той же схеме, что и у женщин – антибактериальные препараты, физиотерапия, массаж. В редких тяжелых случаях – хирургическое вмешательство. Больными занимается врач-уролог.
Методы лечения воспаления мужских половых органов
Лечение воспаления у мужчин мало, чем отличается от лечения воспаления у женщин и включает в себя:
медикаментозное лечение с применением антибиотиков и противовоспалительных препаратов, иногда применяются мочегонные;
физиотерапевтическое лечение воспаления половых органов у мужчин включает в себя:
- лазерную терапию,
- ультразвуковую и электромагнитную терапию,
- а так же лечебный массаж и другие;
общеукрепляющее лечение воспаления половых органов у мужчин.
Причины и профилактика воспаления половых органов
Причинами воспаления могут быть:
различные микробы (стрептококки, стафилококки, гонококки, туберкулезная палочка, кишечная палочка, вирусы, грибки);
беспорядочная половая жизнь;
незащищенный половой акт;
ослабленный иммунитет;
хроническая усталость, переутомление;
не соблюдение правил личной гигиены;
переходной возраст.
Причины воспаления у мужчин такие же, как и у женщин – микробы, незащищенный секс, отсутствие личной гигиены.
Профилактика воспаления
И в заключение, немного о профилактике воспаления у мужчин и женщин. Если вам дорого ваше здоровье, не допускайте случайных половых связей, всегда предохраняйтесь во время полового акта, избегайте переохлаждений и переутомлений. Будьте здоровы.
Характеристики боли во влагалище весьма разнообразны и зависят не только от причины ее появления, но и от индивидуальных особенностей организма.
Боль во влагалище - один из самых частых симптомов гинекологической патологии. Этот признак может иметь различный характер: от ноющей до стреляющей, а также сопровождаться другими проявлениями заболевания.
Совокупность симптомов помогают лечащему врачу определить причину патологии и начать соответствующее лечение.
Определить, какое заболевание вызвало возникновение симптомов, можно только уточнив характер болезненных ощущений и наличие других проявлений патологического процесса.
В зависимости от временного фактора боль во влагалище бывает:
- Постоянной.
- Периодической.
- Рецидивирующей.
Поскольку в половых органах женщины располагается огромное количество рецепторов, характер боли при различных заболеваниях может существенно различаться. Боль может быть:
- Ноющая. Характерна для хронических, вялотекущих заболеваний. Может сопровождать эндометриоз, инфекции влагалища. Если время от времени «колет» в интимной зоне, нужно выяснять и лечить причину боли.
- Резкая боль, прострелы характерны для травм половых органов, разрывов во время родов, вагинизма, апоплексии яичников.
- Тянущая боль во влагалище после или вовремя секса может указывать на аномалии развития, спаечный процесс в брюшной полости или в половых органах.
Сопутствующие симптомы
Боль во влагалище часто является единственным симптомом заболевания. Однако иногда патология половых органов проявляется и другими признаками. К ним относятся:
- Выделения. Могут иметь слизистый характер - указывает на воспаление, вызванное вирусами, эндометриоз. Гнойные, густые выделения - признак микробной инфекции.
- Жжение, зуд - указывают на воспалительный процесс.
- Кровотечение - может быть признаком различных по происхождению заболеваний от травм до опухолевого распада.
- Нарушения стула и мочеиспускания - симптом вовлечения в патологический процесс соседних органов.
- Бесплодие - может быть вызвано спайками в матке и брюшной полости, патологией яичников, эндометриозом, опухолями половых органов.
- Покалывание во влагалище.
На приеме у врача необходимо сообщать обо всех необычных проявлениях болезни, чтобы диагностический поиск привел к правильному результату.
Причины боли во влагалище
Чтобы выяснить, что конкретно может вызвать болезненные ощущения в интимной зоне, нужно разделить возможные причины на несколько категорий. Прежде всего, стоит разобраться, какие из них приводят к воспалительному процессу, а какие нет.
Этот важнейший фактор в механизме развития болезни будет играть ключевую роль при лечении патологии.
Патология невоспалительного характера
Существуют множество заболеваний, для которых нехарактерны признаки воспаления: отек, покраснение, повышение температуры. Чаще всего они проявляются болью во влагалище той или иной степени интенсивности.
К этим состояниям относятся:
- Травмы. Вызвать травматическое повреждение половых органов могут различные манипуляции: от неправильного спринцевания до процедуры аборта (выскабливания полости матки). Если боль и кровотечение возникли после секса, причиной может быть травматизация стенки влагалища во время полового акта.
- Разрывы слизистой во время родов. Эту категорию причин стоит выделять отдельно, так как она не требует особых методов диагностики. Чаще всего акушерка замечает разрывы после родов и своевременно их ушивает. Неприятные ощущения могут сохраняться несколько месяцев. Чтобы ускорить заживление необходимо соблюдать рекомендации по использованию специальных средств гигиены, воздержаться от секса на срок восстановления.
- Атрезия девственной плевы. Порок развития, представляющий собой отсутствие естественного отверстия в девственной плеве, что приводит к скоплению крови внутри половых органов в период наступления половой зрелости. Проявляется болями нарастающей интенсивности во влагалище, а затем по всему животу у девочек пубертатного возраста. Устраняется хирургическим путем.
- Эндометриоз. Серьезное системное заболевание, проявлением которого является разрастание клеток эндометрия (внутреннего слоя стенки матки) в различных органах и тканях. Эндометриоз влагалища приводит к появлению болей, кровоточивости, вызывает неприятные ощущения во время и после секса.
- Апоплексия яичников. Образование полостей (кист) в яичниках рано или поздно приводит к их разрыву и излитию содержимого в брюшную полость. Это состояние называется апоплексией яичников. Проявляется резкой кинжальной болью, часто требует хирургического вмешательства.
- Вагинизм. Мышечный слой стенки влагалища относится к гладкой мускулатуре, которая сокращается непроизвольно. У некоторых женщин мышцы влагалища избыточно сокращаются при минимальных воздействиях на стенку органа. Сокращения вызывают интенсивную схваткообразную боль. Причина этого явления неизвестна, лечение затруднительно.
- Инородные тела. Наличие в полости влагалища инородных тел, таких как акушерский пессарий, маточное кольцо может вызвать болезненные ощущения. Покалывание во влагалище - частый признак этого состояния.
- Пролапс. Вследствие травм, возрастных изменений мышц промежности может происходить опущение или выпадение органа через вход во влагалище. Эти явления сопровождаются неприятными ощущениями или интенсивной болью.
- Опухоли. Даже доброкачественные новообразования могут вызывать неприятные ощущения при механическом воздействии. Злокачественные опухоли часто сопровождаются интенсивной болью, кровотечением, нарушением менструального цикла и половой функции.
- Заболевания соседних органов. Опухоли, инородные тела, травмы мочевого пузыря, прямой кишки, уретры нередко проявляются болью в интимной зоне, иррадиация болезненных ощущений может имитировать патологию влагалища.
Перечисленные причины боли во влагалище являются серьезными состояниями, требующими своевременного лечения у специалиста.
Воспаление
Жжением, зудом, патологическими выделениями, сопровождающими неприятные ощущения, проявляются воспалительные заболевания половых органов. К ним относятся:
- Кольпит - воспаление слизистой оболочки органа.
- Эндометрит - воспалительный процесс во внутреннем слое полости матки.
- Сальпингит (аднексит) - воспаление придатков матки - маточных труб.
- Бартолинит - воспалительный процесс, развивающийся в большой железе преддверия влагалища.
Перечисленные состояния могут быть вызваны различными патогенными микроорганизмами:
- Микоплазма и уреаплазма.
- Грибы рода Кандида.
- Хламидии.
- Герпес.
- Неспецифическая микрофлора.
Отличить друг от друга возбудителей можно при помощи микробиологического исследования. О методах диагностики будет сказано ниже.
Боли во влагалище при беременности
Вследствие ослабления иммунной системы, изменения гормонального фона, повышенной чувствительности женщины к патологическим воздействиям достаточно часто болит влагалище при беременности. В этот период необходимо быть особенно внимательной к своему здоровью.
Если возникли неприятные ощущения, необходимо разобраться, из-за чего болит влагалище при беременности. Причинами могут быть:
Кольпит
Проявления этой патологии являются более интенсивными у женщин в положении. Боли во влагалище при беременности укажут на воспалительную патологию, которую необходимо лечить в кратчайшие сроки.
Наличие пессария на шейке матки.
Это приспособление в виде кольца устанавливается на шейку при ее преждевременном открытии. Может сопровождаться неприятными ощущениями, однако их выраженность не должна быть интенсивной.
Если срок беременности подходит к концу, неприятные ощущения могут быть обусловлены анатомической перестройкой шейки. У нерожавших женщин болит влагалище при беременности именно по этой причине. О таких ощущениях необходимо сообщать врачу акушеру гинекологу.
Боль во влагалище вовремя секса
Причинами возникновения болей в половых органах во время или после секса являются описанные выше заболевания. Чаще всего вызывают симптом:
- Воспалительные болезни.
- Опухоли половых органов.
- Недостаточное возбуждение, сопровождающееся сухостью половых органов.
- Климактерический синдром.
- Спаечный процесс.
Все причины неприятных ощущений во время или после полового акта имеют собственный алгоритм диагностики и лечения, поэтому терапией боли во влагалище после секса должен заниматься врач гинеколог.
Спаечный процесс
Тянущие боли во влагалище являются характерным проявлением такой патологии, как спайки половых органов и брюшной полости. Чаще всего такое состояние возникает после перенесенных оперативных вмешательств.
Повреждение хирургическими инструментами брюшины, полости матки и придатков вызывает разрастание соединительный ткани в виде тяжей (спаек).
Они могут перекрывать вход из влагалища в шейку матки, стягивать органы, вызывать боль во влагалище.
Боли перед месячными
Отторжение эндометрия во время и перед месячными могут приводить к возникновению болей в интимной зоне. Колющая боль часто сопровождает этот период.
При этом органических поражений в этом органе не наблюдается, неприятные ощущения связаны с изменениями в матке и гормональным фоном женщины. Вот почему боль во влагалище наблюдается во время месячных.
Диагностика
Диагностические мероприятия при поступлении женщины с описываемыми жалобами начинаются с гинекологического осмотра с зеркалами. После чего производится дополнительный диагностический поиск.
Другими методами исследования являются:
- Общий анализ крови и мочи для определения признаков воспаления.
- Цитологическое исследование мазков эпителия с целью обнаружения эндометриоза.
- Микробиологическое исследование позволяет обнаружить наличие патогенных бактерий.
- Исследование крови на гормоны.
- УЗИ половых органов.
- Кольпоскопия - осмотр влагалища с помощью увеличительного прибора.
Комплекс диагностических исследований индивидуален в зависимости от клинических проявлений, результатов предыдущих процедур. После проведенной диагностики врач приступает к выбору метода лечения.
Лечение боли во влагалище
Боль во влагалище устраняется врачом акушером-гинекологом различными способами в зависимости от её причины.
В большинстве случаев симптомы снимаются приемом анальгетических или нестероидных противовоспалительных средств. На устранение причины заболевания направлены:
- Антибиотики - помогают справиться с микробной инфекцией половых органов.
- Противовирусные средства (Ацикловир) - необходимы для лечения генитального герпеса.
- Гормональные препараты - большой спектр веществ, направленных на лечение различных заболеваний.
- Химиотерапевтические средства - используются в комплексной терапии опухолевых заболеваний.
Многие причины гинекологических болей устраняются только при помощи методов хирургической коррекции. Таким способом удаляются опухоли, разрушаются спайки, лечится эндометриоз и апоплексия яичников.
Бели
Должны послужить поводом для обращения к гинекологу. До выявления причины белей лечение недопустимо. Для уменьшения неприятных ощущений рекомендуются лишь гигиенические подмывания бледно-розовым раствором перманганата калия или кипяченой водой с добавлением настойки календулы (10 мл на 1 л воды).
Необычные выделения из влагалища
- возможно, это трихомонадный вагинит
Боль
Апоплексия яичника
Кровотечение
Кровотечение
Обильные менструации.
Болезненные менструации.
Отсутствие менструапий.
- при беременности;
- при смене климата;
- при похудении;
- при менопаузе.
- Холод на низ живота.
- Поливитамины в обычной дозе.
- Викасол 1-2 таблетки.
Нарушение мочеиспускания
Основные проявления заболеваний женских половых органов и принципы первой помощи
Бели
Бели - чрезмерные или необычные по характеру выделения из влагалища (молочно-белые, желто-зеленые, сукровичные, имеющие неприятный запах). Вызывают зуд, жжение, постоянное ощущение влажности, опрелость наружных половых органов. Бели чаще наблюдаются при заболеваниях внутренних половых органов (воспаление, опухоли), длительном пребывании инородных тел во влагалище. Иногда появление белей обусловлено сахарным диабетом, туберкулезом, болезнями крови.
Необычные выделения из влагалища
В норме влагалище сохраняется чистым и влажным за счет секреции клеток его поверхности. Этот секрет образует белесоватые выделения из влагалища, которые варьируют по количеству и консистенции в зависимости от стадии менструального цикла и могут усиливаться во время полового возбуждения, беременности и у женщин, принимающих противозачаточные таблетки или использующих внутриматочные противозачаточные средства (спирали). Необычные выделения из влагалища, особенно если они сопровождаются зудом, жжением в области наружных половых органов, болезненностью во время полового акта, могут быть признаком воспаления и требуют лечения.
1. Выделения из влагалища выглядят нормально, но более густые, чем обычно:
- область наружных половых органов раздражена:
- при раздражении кожи возможно появление уплотнений, язвочек, пузырьков - необходимо обратиться к врачу-дерматологу;
- при нарушении менструального цикла, если пациентке за 45 лет, это довольно распространенное состояние, сопровождающееся зудом;
- при использовании дезодорантов, мыла, талька это реакция чувствительной кожи на раздражающие вещества.
- область наружных половых органов не раздражена:
- реакция на прием противозачаточных препаратов;
- изменения гормонального уровня в связи с беременностью.
2. Выделения из влагалища необычно густые и белые:
- вероятная причина этих симптомов, особенно если вокруг влагалища есть раздражение, - молочница, грибковое заболевание, часто развивается после приема антибиотиков или при использовании противозачаточных средств.
3. Выделения из влагалища зеленоватого цвета:
- возможно, женщина забыла удалить тампон или колпачок; если выделения продолжаются более 1 сут после удаления инородного тела, необходима помощь врача;
- если у женщины боли внизу живота или в пояснице и общее недомогание, это может быть признаком воспаления маточных труб и окружающих тканей, в тяжелых случаях показана госпитализация в гинекологическое отделение;
- возможно, это трихомонадный вагинит (кольпит), передающийся при половом сношении; необходимо обратиться к врачу.
Боль
Одним из основных симптомов заболеваний матки и ее придатков, а также пороков развития женских половых органов является боль в животе. Она возникает обычно в нижних отделах живота, может быть разлитой или односторонней (соответственно месту поражения).
Иногда боль иррадиирует (отдает) в поясницу, крестец, бедро, прямую кишку. Интенсивность боли бывает различной. Наиболее выраженные боли наблюдаются при острых воспалительных заболеваниях матки и (или) ее придатков, апоплексии яичника, перекруте ножки кисты или опухоли яичника, разрыве маточной трубы при внематочной беременности, эндометриозе, пороках развития женских половых органов. Боли внизу живота, иногда довольно сильные, могут возникать в первые дни менструации при отсутствии каких-либо патологических изменений в половых органах.
При острых воспалительных заболеваниях матки (эндомиометрит) и ее придатков (аднексит) локализация боли определяется поражением: боли над лобком характерны для воспаления матки, в нижнебоковых отделах живота с одной или обеих сторон - для воспаления ее придатков. Боль нарастает постепенно, достигая значительной интенсивности через несколько часов, усиливается при движении и прикосновении к нижней части живота и сопровождается повышением температуры тела до 38-39 °С, слабостью. Начинается боль обычно во время или по окончании менструации, после родов, аборта, введения внутриматочного контрацептива либо после рентгенологического исследования проходимости маточных труб, при котором полость матки заполняют рентгеноконтрастным веществом.
Первая помощь при боли в животе
При появлении указанных симптомов следует немедленно вызвать скорую помощь, так как для уточнения диагноза и исключения других заболеваний, в первую очередь острого аппендицита, необходима срочная госпитализация. В экстремальной ситуации, когда нет возможности вызвать врача и обеспечить доставку больной в стационар, рекомендуется в течение 2-3 дней соблюдать строгий постельный режим, на живот (на область наибольшей болезненности) через каждые 2-2,5 ч класть на 20-25 мин пузырь со льдом или холодной водой. Из лекарственных средств можно принимать внутрь сульфаниламиды: бактрим (бисептол), сульфадиметоксин или этазол. Бактрим употребляют по 1 таблетке для взрослых 3 раза в день, сульфадиметоксин - 1-й день по 1 г (2 таблетки по 0,5 г) 2 раза, затем по 0,5 г (1 таблетка) 2 раза в день, этазол -по 1 г (2 таблетки по 0,5 г) 4 раза в день. В тяжелых случаях одновременно с сульфаниламидами следует принимать антибиотики широкого спектра действия: ампициллин по 0,5 г, тетрациклин по 0,25 г или доксициклин по 0,05 г 4 раза в день. Даже при улучшении общего состояния больной (уменьшение болей в животе, снижение температуры тела) ее необходимо, как только появится возможность, госпитадизи-ровать, поскольку заболевание может осложниться нагноением придатков матки, распространением воспалительного процесса на другие органы таза. Иногда воспалительный процесс в матке и придатках принимает хроническое течение, что может быть причиной стойкого бесплодия, постоянных болей.
Резкие, внезапно возникающие боли в животе характерны для перекрута ножки кисты или опухоли яичника, разрыва яичника, а также для нарушенной внематочной беременности. Кисты и опухоли яичника, не превышающие в диаметре 8-10 см, обычно остаются бессимптомными. Более крупные кисты и опухоли могут приводить к увеличению живота, вызывать чувство тяжести в нижних его отделах, особенно перед менструацией, учащение мочеиспускания и затруднение при опорожнении кишечника из-за сдавления мочевого пузыря и прямой кишки. Часто наблюдается перекрут ножки кисты или опухоли яичника (ножку образуют растянутые связки, на которых подвешен яичник, содержащие нервы, кровеносные и лимфатические сосуды). Перекрут ножки кисты или опухоли яичника происходит при резких движениях, беге, перемене положения тела, физическом напряжении, часто во время беременности или в послеродовом периоде. В кисте или опухоли при перекруте ее ножки значительно нарушается кровообращение, возникают кровоизлияния, участки омертвения. Это проявляется внезапными очень резкими (кинжальными) болями внизу живота, которые нередко сопровождаются тошнотой и рвотой. Боли могут временно ослабевать, затем вновь усиливаются. Температура тела повышается, пульс учащается, отмечается бледность кожи. Иногда развивается болевой шок. Возможен разрыв кисты (опухоли) с кровотечением в брюшную полость.
Апоплексия яичника - кровоизлияние в яичник с нарушением его целостности и кровотечением в брюшную полость - может произойти в состоянии полного покоя (например, во сне), иногда ее провоцирует физическое напряжение, половое сношение. Чаще апоплексия яичника наблюдается у женщин 20-36 лет как вне, так и во время беременности. При отсутствии беременности апоплексия яичника происходит в середине или во 2-й половине менструального цикла. Боль, иногда очень сильная, локализуется внизу живота, в основном на стороне пораженного яичника. При значительной кровопотере вследствие кровотечения в брюшную полость отмечаются бледность кожи, головокружение, слабость, учащенный пульс, обморок. Температура тела может быть нормальной или повышается (до 38 °С).
В случае внезапного появления сильных болей в животе у девочки, девушки или женщины необходимо срочно вызвать врача. Больные должны быть экстренно госпитализированы и осмотрены ганекологом. Лечение при перекруте ножки кисты или опухоли яблока и апоплексии яичника с выраженным внутренним кровотечением оперативное. До приезда врача рекомендуются строгий постельный режим, накладывание пузыря со льдом или холодной водой к нижней частя живота. Принимать болеутоляющие средства нельзя. Это приводит к искажению проявлений болезни и может послужить причиной ошибки в диагностаке.
При некоторых заболеваниях и пороках развития женских половых органов боли в животе возникают циклически. Довольно распространенным заболеванием у женщин 25-45 лет является эндометриоз, при котором ткань, сходная се слизистой оболочкой матки (эндометрием), разрастается в мышечной оболочке матки, на поверхности матки, в маточных трубах, яичнике, реже в других органах. Боли внизу живота начинаются за 1-2 дня до менструации, продолжаются во время менструации и утихают после ее окончания. Боли обычно иррадиируют в поясницу, крестец и прямую кишку. Помимо болей в животе, при эндометриозе наблюдаются длительные и обильные менструации и кровянистые выделения из половых путей ("мазня") в течение нескольких дней до начала менструации. Раннее обращение к гинекологу позволяет с помощью специальных методов исследования (рентгенологического, ультразвукового, эндоскопического и др.) выявить начальные стадии эндометриоза, которые успешно лечатся консервативным путем. При запущенном заболевании лечение оперативное. Большой вред могут принести тепловые процедуры (в том числе лечебные грязи), способствующие распространению процесса. Циклические боли в животе, возникающие ежемесячно с определенными интервалами у девочек 12-16 лет при отсутствии менструаций, могут быть обусловлены пороками развития женских половых органов, при которых имеется препятствие для оттока менструальной крови (сплошная" без отверстия девственная плева, отсутствие влагалища или его части). В этих случаях менструальная кровь скапливается выше препятствия, растягивая внутренние половые органы (влагалище, матку, маточные трубы), что вызывает ежемесячные боли внизу живота, усиливающиеся с каждым месяцем.
Порок развития женских половых органов можно предположить также при возникновении ежемесячных болей внизу живота у девушек 12-16 лет во время менструации, нарастающих с каждой последующей менструацией. Такие боли могут наблюдаться при удвоении матки и влагалища, если одно из влагалищ замкнуто. При нормальной функции обеих маток менструальная кровь выделяется из одного влагалища, а в замкнутом влагалище и соответствующей ему матке кровь скапливается, растягивая их. Ежемесячные боли в животе в периоде полового созревания должны послужить поводом для обращения к детскому гинекологу. Пороки развития женских половых органов диагностируют с помощью ультразвуковых и других методов исследования. Лечение в подобных случаях оперативное, операция зависит от вида порока развития (рассечение сплошной девственной плевы, создание искусственного влагалища при его отсутствии и др.).
Резкие, схваткообразные боли внизу живота могут наблюдаться в первый день менструации у молодых девушек и нерожавших женщин, особенно у высоких, худощавых, с повышенной возбудимостью нервной системы, без каких-либо патологических изменений в половых органах. Эти боли возникают вследствие спазма мускулатуры матки и сопровождаются спастическими сокращениями мышц желудка, кишечника, сосудов кожи и головного мозга, что проявляется рвотой, поносом, бледностью кожи и головной болью. В подобных случаях необходима консультация гинеколога. Если при обследовании патологических изменений в половых органах не выявлено, женщина по рекомендации врача может сама проводить мероприятия, направленные на предупреждение и устранение спастических явлений. За 3-4 дня до менструации и в первый ее день рекомендуется принимать успокаивающие средства (настойка валерианы или пустырника по 30 капель 3-4 раза в день) и препараты, способствующие расслаблению мускулатуры матки, других органов и сосудов: ацетилсалициловую кислоту (аспирин), индометацин, ибупрофен (бруфен), напроксен по 1 таблетке 2 раза в день. Для уменьшения болей в животе можно использовать но-шпу, анальгин.
Боль в области наружных половых органов
Боль в области наружных половых органов наблюдается при травмах и бартолините (воспаление большой железы преддверия влагалища). Травмы наружных половых органов возникают главным образом при падении на тупые и острые предметы, а также во время родов. Ушиб и родовая травма наружных половых органов часто приводят к формированию подкожных гематом - ограниченных скоплений крови под кожей вследствие кровотечения из поврежденных сосудов. Гематомы наружных половых органов имеют вид опухолевых образований багрового цвета, часто больших размеров. Основной жалобой при этом является боль в области повреждения, иногда возникает затруднение при ходьбе.
При ушибе наружных половых органов с развитием большой или увеличивающейся гематомы необходимо срочно вызвать скорую помощь или доставить пострадавшую в ближайший стационар. До приезда врача и во время транспортировки в стационар пострадавшая должна лежать на спине. На область повреждения следует наложить давящую повязку либо, прикрыв ее бинтом или чистой тканью, прижать гематому рукой. Необходим также холод - пузырь со льдом или холодной водой прикладывают к гематоме на 15 мин с 10-минутными интервалами. Для уменьшения боли можно дать пострадавшей анальгин (в возрастной дозе). Если гематома небольшая и она не нарастает, лечение может осуществляться в домашних условиях под наблюдением гинеколога. Рекомендуются постельный режим, холод (в 1-е сутки после травмы), а затем тепловые процедуры. В ряде случаев, особенно если своевременно не была оказана помощь, гематома нагнаивается, что сопровождается усилением болей в поврежденной области, повышением температуры тела и требует немедленной госпитализации. Открытые травмы (ранения) наружных половых органов, помимо боли, сопровождаются кровотечением (см. ниже).
При бартолините, вызываемом различными болезнетворными микроорганизмами, в том числе гонококками, сначала возникает небольшое болезненное уплотнение у входа во влагалище с одной или обеих сторон, которое может остаться незамеченным. При прогрессировании воспалительного процесса выводной проток пораженной железы закрывается, ее секрет нагнаивается и скапливается в протоках и железистых дольках, железа значительно увеличивается, иногда наступает ее гнойное расплавление. Появляется сильная боль в наружных половых органах, нарастающая при сидении и ходьбе. Температура тела повышается до 38 °С и выше, нарушается общее состояние. При осмотре обнаруживают отек и покраснение кожи средней и задней трети одной или обеих больших половых губ. В ряде случаев гнойник самопроизвольно вскрывается, после чего боли уменьшаются, улучшается общее состояние, но через некоторое время возникает рецидив воспаления. Обращение к гинекологу в начальной стадии болезни позволяет провести своевременное лечение и предотвратить ее прогрессирование. При появлении сильных болей в области наружных половых органов и повышении температуры тела необходимо вызвать скорую помощь и экстренно госпитализировать больную. На догоспитальном этапе рекомендуется постельный режим, холод на область пораженной железы. В стационаре при выявлении жидкого гноя а ткани железы гнойник вскрывают.
Кровотечение
Кровотечение из половых органов может быть наружным и внутренним. Среди наружных кровотечений чаще встречаются кровотечения из матки (см. Маточные кровотечения), реже - из вдагалища и наружных половых органов. Кровотечение из влагалища и наружных половых органов возникает при ранениях (вследствие падения на острые предметы). Большая кровопотеря наблюдается при повреждении сосудов клитора. Обильное кровотечение из влагалища возможно при его разрыве во время родов, грубого полового акта. Кровотечение при разрыве девственной плевы, как правило, незначительное и самостоятельно прекращается, но при некоторых особенностях ее строения может быть довольно интенсивным.
При кровотечении из влагалища и (или) наружных половых органов, обусловленном их повреждением, необходимо срочно вызвать скорую помощь или доставить пострадавшую в ближайший стационар. До приезда врача и во время транспортировки пострадавшей следует прижимать кровоточащий участок наружных половых органов или нижнего отдела влагалища (если он виден) стерильным бинтом (или марлей) и прикладывать к месту повреждения пузырь со льдом или холодной водой. Пострадавшая должна лежать на спине. Если разрыв влагалища произошел в средней или верхней его трети и при осмотре не определяется, тампонировать влагалище не рекомендуется, так как введенный в него материал (бинт, марля, вата) затрудняет отток крови, что создает видимость остановки кровотечения.
Кровянистые выделения из влагалища могут возникать в результате присутствия инородных тел, введенных с целью мастурбации, искусственного прерывания беременности или попавших случайно. Чаще инородные тела влагалища (обломки карандашей, колпачки авторучек, футляры губной помады и др.) обнаруживают у девочек 3-5 лет. Находясь во влагалище более 4 дней, инородные тела вызывают повреждение его стенки и даже образование пролежней, что становится причиной кровянистых выделений с гнилостным запахом. Кровянистые выделения из влагалища, иногда с примесью гноя, в том числе у девочек первых 3 лет жизни, могут быть следствием распада злокачественной опухоли влагалища.
При появлении кровянистых выделений из влагалища необходима консультация гинеколога, девочек желательно обследовать в кабинете детской гинекологии. Инородные тела обнаруживают и удаляют с помощью специальных инструментов. Заживление слизистой оболочки влагалища после извлечения инородного тела происходит обычно довольно быстро, без дополнительного лечения.
Внутреннее кровотечение может наблюдаться при апоплексии яичника, разрыве опухоли или кисты яичника, нарушении внематочной беременности. Кровь при этом изливается в брюшную полость. Иногда небольшое количество крови выделяется из половых путей. Симптомы внутреннего кровотечения - бледность, слабость, головокружение, учащение пульса, обморок - появляются на фоне резких болей в животе. В этих случаях необходима экстренная госпитализация больной.
Нарушения мвнструалыюй функции
Менструальная функция является одним из
важнейших показателей состояния здоровья
женщины. К расстройствам менструальной функции
могут привести неправильное питание, многие
инфекционные и неинфекционные заболевания,
доброкачественные и злокачественные опухоли
половых органов, аномалии развития половых
органов, физическое и психоэмоциональное
перенапряжение. Механизм нарушений
менструальной функции может быть различным в
зависимости от того, на каком уровне сложной цепи
регуляции или в каком органе половой системы
произошло наиболее значительное нарушение.
Различают следующие формы нарушений
менструальной функции:
- аменорея - отсутствие менструаций более 6 мес;
- редкие менструации - до 1-2 раз в год;
- частые менструации - чаще чем через 21 день;
- обильные менструации - более 3 подкладок в день;
- короткие менструации - от нескольких часов до 1 дня;
- длительные менструации - до 7-8 дней;
- болезненные менструации.
Перечисленные формы нарушения менструальной функции называются циклическими кровотечениями. Ациклические маточные кровотечения не имеют прямого отношения к нарушениям менструальной функции (контактные кровотечения при эрозии шейки матки, раке шейки и тела матки).
Обильные менструации. При обильных и длительных менструациях теряется много крови. Менструальное кровотечение длится примерно 5 дней с наибольшей потерей крови в первые 3 дня. Одни женщины теряют больше крови, другие - меньше.
К непривычно обильным менструациям могут приводить различные факторы: заболевания слизистой оболочки матки и внутриматочное противозачаточное средство (спираль); при непривычно обильной менструации, наступившей с опозданием, возможен ранний выкидыш; обильная и болезненная менструация может быть связана с изменениями слизистой оболочки матки, когда необходима консультация врача. В результате обильных менструаций может развиться анемия (малокровие).
Болезненные менструации. Многие женщины во время менструаций испытывают боли или недомогание различной выраженности. Боль, обычно схваткообразная, локализуется внизу живота. В большинстве случаев болезненные менструации не являются признаком плохого здоровья и не нарушают повседневную работоспособность. Если боли внизу живота при менструации сочетаются с необычными выделениями из влагалища, причиной может быть воспаление маточных труб и окружающих тканей. Между менструациями, как правило, также бывают боли в пояснице или внизу живота. При этих симптомах необходимо безотлагательно обследоваться у специалиста.
Отсутствие менструапий. Менструации обычно начинаются в возрасте 10-14 лет, иногда позже, особенно у девочек с ростом и/или массой тела ниже средних. В первый год менструации могут быть нерегулярными, это иногда сохраняется до 19-20 лет. После установления регулярного цикла его протяженность колеблется от 24 до 35 дней. Отсутствие менструаций у здоровых женщин наблюдается:
- при беременности;
- при грудном вскармливании ребенка;
- при сильном физическом или эмоциональном напряжении;
- при смене климата;
- при похудении;
- при гормональной перестройки после прекращения приема противозачаточных таблеток;
- при менопаузе.
Маточные кровотечения в различные возрастные периоды
Ювенильные (пубертатные) маточные кровотечения возникают у девушек в периоде полового созревания и являются одним из наиболее частых гинекологических заболеваний в этом возрасте. Причинами ювенильных кровотечений могут быть острые и хронические инфекционные заболевания, неправильное питание (авитаминозы), психоэмоциональные перегрузки ("болезнь отличниц"). Ювенильные кровотечения длительные (более 7 дней), обильные, приводящие к малокровию (анемии). Наиболее типичны кровотечения после задержки очередной менструации на 1,5-6 мес, но они могут наступать и через 14-16 дней после начала предыдущих кровянистых выделений. Для остановки кровотечения используют гормональные препараты ("таблетки от беременности"), в тяжелых случаях требуется выскабливание слизистой оболочки матки. С целью профилактики ювенильных кровотечений необходимо обследование у детского гинеколога, педиатра, эндокринолога, инфекциониста. Без оздоровления организма подростка невозможно справиться с кровотечениями. Самолечение недопустимо.
Первая помощь при ювенильном маточном кровотечении
- Холод на низ живота.
- Поливитамины в обычной дозе.
- Викасол 1-2 таблетки.
- 10% раствор хлорида кальция по 1 столовой ложке 3 раза в день внутрь.
Маточные кровотечения репродуктивного возраста. Причины кровотечений у женщин в возрасте 18-45 лет самые разнообразные: аборты, эндокринные заболевания, эмоциональные и психические стрессы, опухоли матки (фибромиомы), опухоли яичников, воспалительные заболевания слизистой оболочки матки, различные интоксикации. Кровотечения происходят из измененного внутреннего слоя (слизистой оболочки) матки, распадающихся опухолей матки. Кровотечения могут быть различной интенсивности (мажущие выделения, обильные кровянистые выделения) и продолжительности. Если кровотечение связано с абортом или распадом опухоли, то оно, как правило, сопровождается схваткообразными болями внизу живота. Самолечение недопустимо (см. Первая помощь при ювенильном маточном кровотечении).
Маточные кровотечения к пременопаузальном периоде. У женщин в возрасте 45-55 лет маточные кровотечения являются наиболее частой гинекологической патологией. Традиционно эти кровотечения называют климактерическими. Причина кровотечений сводится к нарушению выработки половых гормонов. Климактерические кровотечения необходимо отличать от кровотеч.ений, обусловленных раком матки, полипами слизистой оболочки матки, гормонально-активными опухолями яичников, которые нередко встречаются у женщин этого возраста. При появлении кровотечения женщине необходимо обратиться к гинекологу. В этих случаях обязательно проводится раздельное выскабливание слизистой оболочки канала шейки и тела матки с последующим гистологическим исследованием соскоба. В дальнейшем женщине может проводиться гормональное или оперативное лечение.
Кровянистые выделения в постменопаузе. В постменопаузальном периоде кровянистые выделения из половых путей следует рассматривать как грозный признак злокачественного новообразования. Такие больные подлежат немедленному и тщательному обследованию. Наиболее частой причиной кровотечения является злокачественная опухоль (рак матки), реже - гормонально-активные опухоли яичников. Самолечение недопустимо.
Нарушение мочеиспускания может возникать при доброкачественных и злокачественных опухолях матки и яичников. Давление опухоли на мочевой пузырь приводит к уменьшению его вместимости и учащению мочеиспускания. Если этот симптом стойкий, то обязательна консультация гинеколога.
Боль в члене сопровождает практически все заболевания органов мочеполовой системы у мужчин. Болевые ощущения – один из основных признаков, по которым можно определить наличие патологии. При этом боль может возникать как внутри полового органа, так и снаружи из-за появления ранок или язв. Кроме того, болевые признаки могут концентрироваться в различных участках детородного органа.
Сама по себе боль является лишь симптомом, поэтому для ее устранения необходимо разобраться в причине заболевания, а затем подобрать терапию, которая воздействует на источник боли.
Часто причиной того, что болит половой член, является слишком тонкая и нежная кожа этого органа. В результате неосторожных движений или сильных фрикций во время полового акта возникают микротравмы на поверхности полового органа, которые в дальнейшем приводят к серьезным заболеваниям. Кроме того, частым фактором развития инфекций и воспалений является несоблюдение правил личной гигиены.
Во многих случаях болевые ощущения появляются посредством:
- воспалительного процесса в предстательной железе;
- заболеваний, передающихся при половом контакте;
- баланита или баланопостита;
- а также в результате раздражений на коже или аллергических реакций.
Как правило, большинство заболеваний мочеполовых путей и органов репродуктивной системы сопровождаются помимо боли и другими симптомами, например, выделениями из уретры, неприятным запахом и высыпаниями на коже.
Воспаление головки полового члена и крайней плоти
 Довольно распространенной причиной появления боли в половом члене является баланит. Это воспаление головки члена, при котором мужчина также может наблюдать покраснение в данной области, припухлость и иногда ощущать боли в процессе мочеиспускания. Если воспаление переносится еще и на крайнюю плоть, такое заболевание называется . При этом боль в пенисе сопровождается . Кроме того, порой симптомом заболевания также становится воспаление лимфатических узлов.
Довольно распространенной причиной появления боли в половом члене является баланит. Это воспаление головки члена, при котором мужчина также может наблюдать покраснение в данной области, припухлость и иногда ощущать боли в процессе мочеиспускания. Если воспаление переносится еще и на крайнюю плоть, такое заболевание называется . При этом боль в пенисе сопровождается . Кроме того, порой симптомом заболевания также становится воспаление лимфатических узлов.
Запускать данный процесс ни в коем случае нельзя, воспаление может не только плохо повлиять на общее состояние полового органа, но и вызвать омертвление тканей, что грозит уже более серьезными патологиями.
Порой, если у мужчины болит головка пениса, это может говорить о таком заболевании, как кавернит – это воспалительный процесс, протекающий в пещеристых телах детородного органа. Именно эти пористые ткани выполняют основную функцию во время эрекции, поскольку именно пещеристые тела служат своеобразной емкостью для наполнения кровью. Поэтому воспаление в данных тканях может вызвать и .
Воспаление мочеиспускательного канала
 Если у мужчины начал болеть член, важно понимать локализацию этой боли. Нередким проявлением, которое сопровождается болью в половом органе, является уретрит. В основном боли испытываются в области головки пениса, часто во время мочеиспускания. Кроме того, отличить уретрит очень просто по . Как правило, моча выходит маленькими порциями, доставляя особые неудобства мужчине.
Если у мужчины начал болеть член, важно понимать локализацию этой боли. Нередким проявлением, которое сопровождается болью в половом органе, является уретрит. В основном боли испытываются в области головки пениса, часто во время мочеиспускания. Кроме того, отличить уретрит очень просто по . Как правило, моча выходит маленькими порциями, доставляя особые неудобства мужчине.
Боли при уретрите могут быть как острыми, так и не очень. Появляется такое заболевание в результате проникновения инфекции. Нередки случаи, когда уретрит становится сопутствующим симптомом при различных заболеваниях, передающихся во время полового контакта.
Также воспалительный процесс в мочевыводящем канале может стать следствием появления мочекаменной болезни. Когда камни начинают двигаться по мочевыводящим путям, в них начинаются воспалительные процессы, вызванные появлением микроранок, в которые попадают вредоносные микроорганизмы. Часто при этом мужчина также ощущает зуд и жжение помимо болевых ощущений.
Нарушение кровообращения
 Порой причиной того, что болит пенис, становится нарушение кровоснабжения этого органа. Вместе с уменьшением притока крови к пенису наблюдается и сокращение количества питательных веществ и кислорода, которые поступают во все органы именно с кровью.
Порой причиной того, что болит пенис, становится нарушение кровоснабжения этого органа. Вместе с уменьшением притока крови к пенису наблюдается и сокращение количества питательных веществ и кислорода, которые поступают во все органы именно с кровью.
Существует ряд заболеваний, которые провоцируют нарушения в процессе кровообращения. К примеру, одна из таких патологий – эндартериит. Из-за нарушенного кровообращения оказываются пораженными мелкие артериолы, в результате чего мужчина испытывает непрекращающуюся боль в детородном органе.
Поражения клеток артериол возникает также при длительном употреблении алкоголя и постоянном курении. Кроме того, подобный патологический процесс развивается у мужчин с возрастом. Факторами развития становятся скопление солей и развитие атеросклероза. Порой боли в половом органе возникают как следствие сахарного диабета. При данном заболевании у мужчин происходит поражение мелких сосудов по всему организму, что отражается и на пенисе в том числе.
Травмы и температурное воздействие
 Распространенными причинами, почему болит пенис, являются травмы и усиленное механическое воздействие. Здесь могут быть как , так и просто усиленное воздействие во время полового акта или мастурбации. В первом случае, если мужчина перенес серьезную травму полового органа, необходимо срочно обратиться к врачу
, поскольку малейшее промедление может привести к мужскому бесплодию или . Если же болит пенис после секса, следует на некоторое время сделать перерыв в сексуальной жизни, а затем также обратиться к специалисту, если боли возобновляются.
Распространенными причинами, почему болит пенис, являются травмы и усиленное механическое воздействие. Здесь могут быть как , так и просто усиленное воздействие во время полового акта или мастурбации. В первом случае, если мужчина перенес серьезную травму полового органа, необходимо срочно обратиться к врачу
, поскольку малейшее промедление может привести к мужскому бесплодию или . Если же болит пенис после секса, следует на некоторое время сделать перерыв в сексуальной жизни, а затем также обратиться к специалисту, если боли возобновляются.
Иногда боли в пенисе возникают из-за частой мастурбации . Многие связывают ноющие боли с сильным физическим воздействием на половой орган, однако, чаще всего причина кроется в невротических нарушениях. Если боли не прекращаются и сопровождают мужчину постоянно, следует принять меры, предварительно проконсультировавшись с врачом-урологом.
Боль в области полового органа может возникнуть в результате обморожения или ожога. С такой проблемой следует обращаться в травмпункт, уролог здесь поможет только устранить последствия, которые могут отразиться на сексуальной жизни и фертильности мужчины.
Что делать, если у мужчины болит под членом?
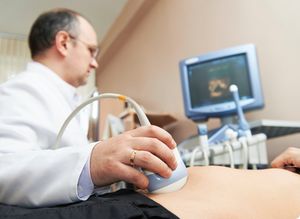
 Боль у основания пениса или в яичках в основном говорят о наличии воспаления предстательной железы. Здесь нужно уделить внимание другим симптомам. К примеру, учащенное мочеиспускание говорит о наличии аденомы простаты, то есть о сильном увеличении железы. Ноющая боль в области паха и под половым членом в основном свидетельствует о простатите. В этом случае рекомендуется пройти пальцевое обследование предстательной железы или сделать УЗИ, чтобы увидеть увеличение и воспаление в железе.
Боль у основания пениса или в яичках в основном говорят о наличии воспаления предстательной железы. Здесь нужно уделить внимание другим симптомам. К примеру, учащенное мочеиспускание говорит о наличии аденомы простаты, то есть о сильном увеличении железы. Ноющая боль в области паха и под половым членом в основном свидетельствует о простатите. В этом случае рекомендуется пройти пальцевое обследование предстательной железы или сделать УЗИ, чтобы увидеть увеличение и воспаление в железе.
Порой боль возникает в яичках и отдает в область основания полового члена. Данный симптом может говорить о такой патологии, как . Правда, в этом случае боль чаще всего концентрируется в одном яичке. У мужчины может наблюдаться перекручивание яичек, которое также вызовет болевые ощущения и дискомфорт.
Существует еще немало патологий, связанных с яичками. Основная опасность заключается в том, что сперматозоиды образуются у мужчин именно в тестикулах, а потому нарушения работы половых желез могут повлечь бесплодие у мужчины.
Что такое приапизм?
 Довольно редкое патологическое состояние приапизм сопровождается длительной болезненной эрекцией, которая не проходит после сексуального акта. В таком случае половой член находится в возбужденном состоянии порядка шести часов, при этом мужчина испытывает сильную боль, избавиться от которой ничего не помогает. Пещеристые тела в половом члене бесконтрольно наполняются кровью, этот процесс никак связан с наличием сексуального возбуждения.
Довольно редкое патологическое состояние приапизм сопровождается длительной болезненной эрекцией, которая не проходит после сексуального акта. В таком случае половой член находится в возбужденном состоянии порядка шести часов, при этом мужчина испытывает сильную боль, избавиться от которой ничего не помогает. Пещеристые тела в половом члене бесконтрольно наполняются кровью, этот процесс никак связан с наличием сексуального возбуждения.
Причиной приапизма могут стать некоторые нарушения в центральной нервной системе. Кроме того, длительное бесконтрольное возбуждение становится следствием патологий, скрытых в органах половой системы. Иногда подобное состояние может быть вызвано лекарственными препаратами, например, при передозировке средствами для повышения эрекции.
Что же все-таки делать, если болит член?
 Если появляются болезненные ощущения в области полового члена, необходимо в первую очередь пройти осмотр у специалиста.
Практически все заболевания инфекционного характера, сосредоточенные в органах мочеполовой системы сопровождаются болевыми ощущениями в разных частях пениса. Поэтому определить самостоятельно причину боли, а тем более, установить конкретную инфекцию или область воспаления, просто невозможно.
Если появляются болезненные ощущения в области полового члена, необходимо в первую очередь пройти осмотр у специалиста.
Практически все заболевания инфекционного характера, сосредоточенные в органах мочеполовой системы сопровождаются болевыми ощущениями в разных частях пениса. Поэтому определить самостоятельно причину боли, а тем более, установить конкретную инфекцию или область воспаления, просто невозможно.
Как правило, уролог для постановки точного диагноза отправляет мужчину на различные обследования. Практически во всех случаях необходимо сдать общий анализ крови и мочи. Данные исследования помогут выяснить наличие инфекций в организме и мочевыводящих путях.
При воспалениях предстательной железы мужчине предлагается , а также пройти ультразвуковое исследование. Таким образом определяется наличие аденомы простаты. Простатит можно обнаружить при помощи пальцевого ректального исследования.
 Инфекционные заболевания лечатся при помощи антибактериальных и противовоспалительных средств, направленных на уничтожение конкретных возбудителей. Также часто применяются средства для местного воздействия, к примеру, мазь Левомеколь или Синтомициновая мазь, которые являются антибиотиками.
Инфекционные заболевания лечатся при помощи антибактериальных и противовоспалительных средств, направленных на уничтожение конкретных возбудителей. Также часто применяются средства для местного воздействия, к примеру, мазь Левомеколь или Синтомициновая мазь, которые являются антибиотиками.
При нередко мужчинам назначается операция по удалению крайней плоти. Также оперативным путем устраняется и варикоцеле. В зависимости от заболевания, методы терапии могут отличаться друг от друга. Поэтому необходимо первым делом определить причину появления боли в половом органе, а затем приступать к ее устранению.




