Симптомы и диагностика рака. Предотвращение и ранняя диагностика рака
Любую болезнь легче предупредить, чем вылечить. И к онкологическим заболеваниям данное утверждение применимо прежде всего, хоть на сегодняшний момент до конца не известно, как и почему развивается онкология. Тем не менее, профилактика злокачественных новообразований - это верный способ обезопасить себя от возникновения онкологии, а также предотвратить предопухолевые состояния. Достигается это путем выявления и последующего устранения неблагоприятных условий жизни, факторов окружающей среды, вредных привычек.
Первичная профилактика онкологических заболеваний
Онкогигиеническая профилактикаЗадачи онкогигиенической профилактики - выявить все факторы, оказывающие неблагоприятное воздействие на организм человека в повседневной жизни, и минимизировать их влияние.
Особое внимание уделяется такой пагубной привычке, как курение. Риск развития рака легкого у курильщиков составляет 80–90% для мужчин и 70% для женщин.
Не меньшую роль в возникновении онкозаболеваний играют стрессы, депрессии. При эмоциональной подавленности невротического характера, возникшей в результате нервно-психической травмы, возрастает риск развития онкологии.
Появлению этих заболеваний способствует и некачественное, нерациональное питание, а также ультрафиолетовое и ионизирующее излучения.
Биохимическая профилактика
Главной целью биохимической профилактики является уменьшение влияния канцерогенов, химических элементов и соединений, нитритов и нитратов, поступающих в организм через пищу и воду. Все эти вещества могу спровоцировать онкологические заболевания ЖКТ (желудочно-кишечного тракта).
Онкогигиеническая и биохимическая профилактики в сочетании способны снизить риск развития онкологии на 70–80%.
Медико-генетическая профилактика
На развитие онкологических заболеваний часто влияет генетическая предрасположенность. Иными словами, если у матери был рак молочной железы, то риск развития этого заболевания у ее дочери выше в 4,5 раз, чем у ее сверстниц, не имеющих подобного анамнеза. Повышенный риск развития онкопатологии наблюдается и у тех людей, у кого кто-то из родственников имел подобный диагноз.
В задачи медико-генетической профилактики входит выявление всех генетических и наследственных рисков появления онкологии и максимально возможное их снижение. Для этого используются лабораторные генетические тесты.
Иммунобиологическая профилактика
Данный вид профилактики направлен на выявление иммунологической недостаточности и ее коррекции или устранению.
Иммунобиологическая профилактика особенно необходима людям с продолжительной иммунодепрессивной терапией после гомологичной пересадки органов и тканей, а также тем, кто проходит лечение аутоиммунных заболеваний.
Эндокринно-возрастная профилактика
С возрастом происходят гормональные и возрастные нарушения гомеостаза, что также может стать причиной развития злокачественных новообразований. Путем коррекции этих нарушений можно снизить риск появления онкопатологии на 10%.
Вторичная профилактика злокачественных новообразований
Помимо первичной профилактики, важное значение для предотвращения онкологических заболеваний играет вторичная профилактика. Она направлена на выявление предопухолевых состояний и раннюю диагностику онкопатологий, что позволяет эффективно и на ранних стадиях справиться с заболеванием.Для вторичной профилактики используются практически все доступные в медицине виды обследований: цитология, гистология, эндоскопия, рентген, МРТ- и КТ-диагностика и многое другое.
Онкологический скрининг
Желание предотвратить заболевание или минимизировать последствия и негативный прогноз развития болезни привело к созданию целой системы действий в медицинской практике, которая называется скринингом.Скрининг - это комплекс мер по выявлению рисков развития заболевания или по диагностированию болезни на ранней стадии. Таким образом, чаще всего пациент, который проходит скрининг, сам не осознает, каким рискам он подвержен, или же не знает, что у него уже начался патогенный процесс.
Особенное место скрининг занимает в профилактике онкологических заболеваний.
Для этого существуют диагностические тесты, которые безопасны и приемлемы для пациента и в то же время дают точные результаты. Они полностью соответствуют медицинским национальным стандартам.
Преимущества данного подхода в том, что онкологическое заболевание, выявленное на стадии, когда еще нет симптомов, но есть первые изменения, с большей долей вероятности может быть излечено. При этом лечебные действия, скорее всего, будут осуществлены менее радикально (травматично), а прогноз может быть улучшен для некоторых выявленных случаев.
Все проверки с использованием скрининга носят предварительный характер и предполагают дальнейшие исследование с тем, чтобы подтвердить наличие патологии или исключить ее.
Во многих странах мира, а также в нашей стране разработаны Национальные скрининговые программы по выявлению рака молочной железы, рака шейки матки, колоректального рака и другие. Разработка новых методов скрининга, включая выявление молекулярных маркеров ранних стадий канцерогенеза, имеет большое гуманитарное значение. Однако любая программа обречена на успех только в том случае, когда люди информированы и активно в ней участвуют.
Учитывая вариабельность и полиэтиологичность развития онкозаболеваний, для первичной профилактики и ранней диагностики требуется персонифицированный подход с учетом особенностей организма, среды и режима жизнедеятельности. Все перечисленные факторы могут быть выявлены и учтены врачом при составлении индивидуализированных программ профилактики и ранней диагностики патологических процессов, что играет важную роль в сохранении здоровья.
Касапов Константин Иванович
врач онколог-маммолог, хирург, к.м.н.
Злокачественные опухоли постоянно меняются, они размножаются, деление раковых клеток происходит непрерывно. Своевременно не обнаруженные и не вылеченные, они переходят из 1 стадии заболевания во 2, затем в 3 и 4. Такая последовательность не является постоянной, заболевание может из 1 стадии сразу перейти в 3, при наличии множественных метастаз в регионарные лимфоузлы, или даже в 4 стадию, при метастазировании в отдаленные органы человека.
Страхи больного, его угнетенное состояние, отсутствие веры в результативность излечения ведут к развитию процесса. Чем в более поздние сроки выявлена болезнь и проведена диагностика, тем труднее лечить онкозаболевание.
Факторы развития опухоли
Характер развития злокачественных новообразований и их интенсивность зависят от многих причин:
Иммунобиологические возможности организма пациента,
гистологическая и биологическая структура раковой опухоли,
сила и величина местной сопротивляемости тканей.
В зависимости от этих факторов размер опухоли может за несколько дней увеличиться почти в два раза, но чаще на это требуются годы или месяцы.
Предположить интенсивность роста злокачественного новообразования невозможно, предпосылками к ускорению их роста являются:
Проведение тепловых и физиотерапевтических процедур: УВЧ, кварцевание,
длительное пребывание на солнце,
травматизация.
Симптомы болезни
Существует большое разнообразие онкологических заболеваний, которые долгое время никак не проявляются в организме.
К общим симптомам рака можно отнести:
Значительная потеря веса,
утрата аппетита,
постоянное ощущение усталости, сонливости,
повышенная температура тела, которая не снижается долгое время,
наличие болевых ощущений (на поздних стадиях развития заболевания),
увеличение лимфатических узлов.
Почти вся симптоматика на ранней стадии заболевания схожа с симптомами болезней неонкологической направленности. Поэтому очень важно вовремя обратиться к врачу для более раннего выявления болезни, пока она не приняла неизлечимую форму и в организме не будут запущены необратимые процессы.
Значение диагностики
Некоторые виды онкозаболеваний можно диагностировать даже при проведении визуального обследования больного или при тактильном осмотре (рак молочных желез, ротовой полости, яичек). Данные виды можно выявить на ранней стадии заболевания и применить эффективные методы лечения.
Скрыто протекающие онкологические процессы определить сложно, особенно при наличии симптомов, сходных с побочными заболеваниями. Часто рак выявляется случайно, при прохождении медицинского обследования.
Диагностику нужно начинать с тщательного осмотра пациента, изучение его истории болезни, изучения симптоматики. Обязательно нужно провести анализы крови, мочи, иногда они дают возможность выявить отклонения, которые будут симптомами онкологического заболевания. К примеру, основанием для диагноза «опухоль мозга» и направление пациента на консультацию к врачу-онкологу станет проявление и прогрессирующий рост неврологических симптомов.
«Онкологическая настороженность»
В распоряжении врача, который обследует пациента с подозрением на наличие злокачественной опухоли, существует большой выбор методов и средств, дающих возможность диагностировать рак на ранней стадии развития.
«Онкологическая настороженность» дает возможность выявить начальную форму злокачественного новообразования и провести своевременное лечение. Данное понятие включает в себя совокупность определенных познаний врачей в области онкологии, знание основных симптомов развития болезни, тщательный осмотр каждого пациента с подозрением на рак, своевременное начало лечения.
Часто от безысходности, пациенты и их родственники обращаются к знахарям, народным целителям. После выполнения рекомендаций народных «врачевателей» наступает временное улучшение состояния больного, но через время состояние ухудшается, т.к. народные средства лечения рака содержат в своем составе вредные примеси: медный купорос, сулему и др.
Нередко такое «лечение» приводит к запущенности болезни и невозможности последующего радикального лечения, т.к. онкобольные не обращались к врачу и тратили месяцы на лечение народными средствами.
Единственным продуктивным методом борьбы с раком является своевременное обращение в медицинское учреждение.
Как диагностируется рак простатической железы? Врачи описывают рост и распространение рака простатической железы в стадии. Врачи используют эти этапы в качестве руководства при выборе варианта лечения или предположительных прогнозов для своих пациентов. Рак простатической железы стадирование, основывается на ряде различных факторов, в том числе тесты скрининг...
Как показало исследование, каждый из нас носит в своем геноме до 100 генов, которые связаны с такими заболеваниями, как рак и диабет. Также каждый из нас имеет 300 генов, которые настолько разбитые, которые не работают вовсе, согласно каталога генетических ошибок, скомпилированного учеными. Сотни исследователей со всего мира, скомбинировали...
Раковые заболевания относятся к числу широко распространенных недугов, при этом точный перечень потенциальных причин развития раковых опухолей до сих пор не установлен. Профильные специалисты предпочитают оперировать термином "факторы риска", то есть вести речь о вероятности прогрессирования онкологических недугов. В рамках этой статьи мы остановимся на...
Следы одной из самых злокачественных и смертельных опухолей, которая убивает современных собак, в Египте обнаружили археологи. Рак называется остеосаркома. «Это старейшая и единственная находка такого типа», - отмечают специалисты по архезоологии из Института археологии и этнологии в Познани. Открытие было сделано в ходе археологических раскопок в древнем порту...
Cпециальное приложение красноярской медицинской газеты «Вестник Мединфо». Посоветуйтесь с врачом, если находите у себя симптомы болезни!
С 2005 года по инициативе Международного противоракового союза и при поддержке ВОЗ ежегодно 4 февраля отмечается Всемирный день борьбы с раком. Целью его является повышение осведомленности людей об этом опасном заболевании и медицинское просвещение населения.
Сегодня более чем два с половиной миллиона россиян больны тем или иным онкологическим заболеванием. Но многих можно спасти или значительно продлить жизнь. Несмотря на то, что многие россияне считают рак смертельным заболеванием, в ряде случаев рак излечим – особенно на ранних стадиях.
Под эгидой Всемирного дня борьбы против рака проводятся всевозможные мероприятия, направленные на решение онкологических проблем в территориях. Так в феврале, заинтересованные специалисты в краевом онкодиспансере обсудили пути снижения смертности от онкологических заболеваний.
Обсуждались вопросы профилактики онкологических заболеваний, роли медицинских работников первичного звена в раннем выявлении опухолей, вопросы состояния окружающей среды и качества продуктов питания в Красноярском крае, а также значения образа жизни современного человека.
В 2014 году на территории края зарегистрировано 11 420 случаев злокачественных новообразований. По сравнению с 2012 годом заболеваемость увеличилась на 14,3 % и составила 400,3 человека на 100 тыс. населения (средний показатель заболеваемости по РФ в 2013 году – 373,4 человека на 100 тыс. населения).
Рост заболеваемости произошел за счет интенсивного поиска онкопатологии медицинскими работниками первичного звена во время проведения различных медицинских осмотров. Характерно, что за два года показатель раннего выявления злокачественных новообразований вырос на 15,4 % и в 2014 году составил 48,6 %, впервые достигнув уровня Сибирского федерального округа и РФ.
В 2014 году изменилась структура заболеваемости злокачественными новообразованиями в Красноярском крае. На первом месте оказался рак молочной железы, на втором – рак кожи, на третьем месте – рак легкого, на четвертом – рак предстательной железы, на пятом – рак желудка.
Причиной выхода рака молочной железы на первое место явилось улучшение оснащения медицинских организаций маммографами. Так, в 2010 году в Красноярском крае работало только 33 маммографа, а в 2013 году их количество увеличилось до 54.
Рак кожи много лет остается в группе лидирующих локализаций, что связано в большей мере с поведением самих людей. Многие считают интенсивное принятие солнечных ванн нормальным и убеждены, что загар – символ привлекательности и здоровья. На самом деле загар – защитная реакция организма на ультрафиолетовое излучение и признак повреждения кожи.
Увеличивая длительность пребывания на солнце, человек получает большую дозу УФ-излучения. Немалую роль в возникновении злокачественных новообразований кожи играет и чрезмерное увлечение соляриями. Особенно велико повреждающее воздействие ультрафиолетового излучения на светлокожих людей.
Снижение заболеваемости раком легкого можно связать с многолетней реализацией ряда национальных и региональных программ по борьбе с курением, а также с работой центров профилактики, где занимаются комплексным лечением табачной зависимости.
В нашем городе таких центров 14. Курение является причиной развития не только рака легкого, но и злокачественных опухолей гортани, пищевода, поджелудочной железы, мочевого пузыря, почки, носа и носовых пазух, желудка, печени, шейки матки, ободочной и прямой кишки, яичников, уретры и других органов.
Несколько лет назад рак желудка был одной из ведущих локализаций в структуре злокачественных новообразований. Однако благодаря улучшению качества и культуры питания, а также условий хранения пищевых продуктов заболеваемость уменьшилась.
Рост заболеваемости раком предстательной железы связан с изменением гормонального фона у мужчин и особенностями питания. Низкий уровень овощей и фруктов в рационе повышает риск возникновения этой патологии.
С другой стороны, увеличение заболеваемости раком простаты связано с изменением продолжительности жизни мужчин и с улучшением диагностики, поскольку в протоколы медицинских осмотров стал входить онкомаркер рака простаты – PSA.
Серьезным препятствием для первичной профилактики рака является отсутствие необходимой информации у специалистов и населения. Далеко не все «в курсе», что ряд факторов образа жизни, приводящих к развитию злокачественных новообразований, человек может контролировать самостоятельно . Среди них:
Курение и злоупотребление алкоголем, что является причиной злокачественных опухолей полости рта, глотки, гортани, пищевода, печени и других органов;
Лишний вес и недостаток физической активности повышают риск возникновения злокачественных новообразований различных локализаций;
Большое значение имеет рацион питания, который на 60 % должен состоять из продуктов растительного происхождения и морской рыбы. Считается вредным избыточное потребление красного мяса без достаточного количества клетчатки.
ГЕОГРАФИЯ РАКА
 В индустриально развитых странах Запада среди причин смерти рак занимает второе место после сердечно-сосудистых заболеваний и, несмотря на усилия медиков, не уступает его уже много десятилетий подряд. Происходит даже рост заболеваемости раком в этих странах (с 1960 по 1980 год – в полтора раза). Связано это с постарением населения и ухудшением экологических условий в больших городах.
В индустриально развитых странах Запада среди причин смерти рак занимает второе место после сердечно-сосудистых заболеваний и, несмотря на усилия медиков, не уступает его уже много десятилетий подряд. Происходит даже рост заболеваемости раком в этих странах (с 1960 по 1980 год – в полтора раза). Связано это с постарением населения и ухудшением экологических условий в больших городах.
Но в некоторых случаях рак отступает. Так, реализация социальной программы по борьбе с раком желудка в Японии за сравнительно короткое время привела к снижению заболеваемости почти в два раза.
Значительное снижение заболеваемости раком желудка отмечено также в Соединенных Штатах Америки и странах Европы. Связано оно, однако, с немедицинскими факторами. «Виновником» частичной победы над опухолью оказался бытовой холодильник, коренным образом изменивший традиционные методы консервации пищевых продуктов солением и копчением.
У разных народов и в разных географических зонах распространены разные формы рака. Япония «больна» раком желудка. В США, развитых странах Европы, а также в крупных городах России преобладают рак легких и рак молочной железы.
Это результат загрязнения среды обитания промышленными отходами, выхлопными газами автомобилей, курения табака, а также не всегда оправданного отказа от грудного вскармливания новорожденных.
В Африке национальное бедствие – рак печени (малобелковая пища), в Монголии и Казахстане – рак пищевода (обжигающе горячая и жирная пища), в Индии и Средней Азии – рак полости рта (привычка жевать бетель). Пристрастие американцев к легкоусвояемым продуктам без клетчатки (к «быстрой еде») привело к росту в стране рака толстой и прямой кишок.
В МИРЕ
Рак является одной из основных причин смерти в мире – в 2012 году произошло 8,2 миллиона случаев смерти от рака. Основными типами рака являются:
Рак легких – 1,59 миллиона случаев смерти;
рак печени – 745 000 случаев смерти;
рак желудка – 723 000 случаев смерти;
рак толстого кишечника – 694 000 случаев смерти;
рак молочной железы – 521 000 случаев смерти;
рак пищевода – 400 000 случаев смерти.
В РОССИИ
Сегодня онкопатологией разной локализации больны свыше 2,5 миллиона россиян. По данным за 2013 год лидирует рак молочной железы – 61,4 тыс. заболевших и 23,1 тыс. умерших. Следом идет рак легкого – 56 тыс. заболевших и 50,1 тыс. умерших. А замыкает печальную тройку рак желудка – 37,3 тыс. заболевших и 31,5 тыс. умерших. Распространена онкопатология предстательной железы – 31,6 тыс. заболевших и злокачественные опухоли почки – 21 тыс. заболевших. Далее идут рак шейки матки – 15,4 тыс. заболевших, рак поджелудочной железы – 15,3 тыс. заболевших, меланома кожи – 8,9 тыс. заболевших и рак печени – 6,8 тыс. заболевших.

В период с 2008 по 2013 год среди мужчин в России быстро росла заболеваемость раком предстательной железы, меланомой кожи и опухолями центральной нервной системы. Среди женщин – раком почки, мочевого пузыря и шейки матки.
РАК ЛЕГКОГО
Рак легкого считается самой распространенной разновидностью рака среди российских мужчин. По данным ВОЗ, заболеваемость этой формой рака в России среди мужчин составляет более 45 тысяч случаев в год, а это 27,8 % от остальных форм рака среди мужского населения страны.
Благоприятный исход возможен при лечении рака начальных стадий, но при опухолях третьей и четвертой стадий прогноз крайне неблагоприятный и выживаемость не превышает 10 %.
ПРИЧИНЫ РАКА ЛЕГКОГО
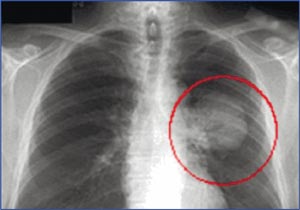 Причины возникновения рака легкого многообразны: это генетическая предрасположенность – рак легкого у ближайших родственников (три и более случая рака легкого в семье), наличие хронических легочных заболеваний – хронический бронхит, туберкулез, пневмония, рубцовые изменения легочной ткани, курение.
Причины возникновения рака легкого многообразны: это генетическая предрасположенность – рак легкого у ближайших родственников (три и более случая рака легкого в семье), наличие хронических легочных заболеваний – хронический бронхит, туберкулез, пневмония, рубцовые изменения легочной ткани, курение.
Курение – главная и достоверно подтвержденная причина развития рака легких. При сгорании табака выделяется множество канцерогенных веществ, в том числе бензпирен, толуидин, нафталамин, тяжелые металлы (никель, полоний), нитрозосоединения. Наиболее опасен бензпирен, он оказывает прямое повреждающее действие на слизистую бронхов и даже в небольших дозах вызывает перерождение нормальных клеток. Не менее опасно и пассивное курение. Немалую роль играет стаж курения и количество выкуриваемых сигарет.
Еще один фактор – это загрязнение атмосферного воздуха. Ежедневно в крупных городах, в т. ч. и в Красноярске, жители вдыхают тысячи канцерогенов вместе с заводскими выбросами и автомобильными выхлопами. Вдыхание подобных веществ приводит к перерождению слизистой оболочки дыхательных путей. Поэтому в группе риска – все красноярцы, от мала до велика.
Другой фактор, повышающий риск развития рака легких, – это профессиональные воздействия:
Работа на заводах, связанная с асбестовым производством, шлифовкой металлических изделий и в кузнечном деле;
Валяльное, хлопчатобумажное и льняное производство;
профессиональный контакт с мышьяком, хромом, никелем, алюминием и ядохимикатами;
Работа в горнодобывающей промышленности: добыча угля, радоновые шахты, каменноугольные смолы;
Резиновая промышленность.
СИМПТОМЫ РАКА ЛЕГКИХ
Симптомы, позволяющие заподозрить рак легких, делятся на общие и специфические.
Общие симптомы:
Слабость;
снижение веса;
потеря аппетита;
потливость;
«беспричинный» подъем температуры тела.
Специфические симптомы:
кашель, который может быть приступообразным, часто связан с вдыханием холодного воздуха, физической нагрузкой;
кровохарканье (выделение крови с мокротой). Но это может быть симптомом и других легочных заболеваний – туберкулеза, бронхоэктатической болезни;
одышка;
боли в грудной клетке. Они связаны с прорастанием опухолью серозной выстилки легких, имеющей много болевых окончаний, сопутствующими воспалительными изменениями легких и распространением опухоли в кости или крупные нервные сплетения.
В начале заболевания болей не бывает. Стойкие интенсивные боли характерны для поздних, запущенных стадий болезни. Боли могут быть в одном месте или отдавать в шею, плечо, руку, спину или брюшную полость, могут усиливаться при кашле.
ПРОФИЛАКТИКА РАКА ЛЕГКИХ
Профилактика, в первую очередь, заключается в отказе от курения и работы во вредных условиях, использовании респираторов и средств защиты. Необходима ежегодная флюорография для выявления опухолей легких на начальных стадиях. А для заядлых курильщиков обязательным является выполнение бронхоскопии 1–2 раза в год.
Очень важно помнить о простейших, но весьма эффективных мерах профилактики рака легкого.
Наиболее эффективно снижает риск заболевания отказ от курения. Считается, что 10 лет без курения возвращают риск бывших курильщиков на минимальную отметку.
Борьба с радоном в помещениях – регулярное сквозное проветривание комнаты, влажная уборка, оклейка стен и железобетонных перекрытий обоями (или покраска).
Отказ от контакта с асбестовой пылью, тяжелыми металлами (особенно на производстве).
Правильное питание. Достаточное потребление природных антиоксидантов (провитамина A, витамина С и E), содержащихся в зелени, фруктах и овощах, снижает риск рака легкого.
РАК МОЛОЧНОЙ ЖЕЛЕЗЫ
В структуре онкологической заболеваемости женщин рак молочной железы (РМЖ) во многих, и прежде всего экономически развитых странах, стоит на первом месте. Ежегодно в мире регистрируется более одного миллиона больных и погибает около 250 тысяч. В России ежегодно диагностируют более 50 тысяч новых случаев РМЖ, прирост заболеваемости за последние 5 лет составляет 6,7 %. Запущенность РМЖ в Красноярском крае составляет 27,2 %, одногодичная летальность – 12,7 %.
ПРИЧИНЫ РАКА МОЛОЧНОЙ ЖЕЛЕЗЫ
 Чаще рак возникает у женщин после 60 лет, однако за последние годы отмечается омоложение этого заболевания. Среди факторов, способствующих возникновению рака молочной железы, – дисгормональные заболевания молочной железы (мастопатия), а также раннее (до 12 лет) начало месячных, и позднее (после 55 лет) наступление менопаузы, поздние (после 30 лет) роды, болезни эндокринных органов, кратковременная лактация, аборты, малое число родов (в группе риска также нерожавшие женщины), поздний брак, вредные привычки (табакокурение, употребление спиртных напитков), прием пероральных контрацептивов, а также неблагоприятная наследственность по материнской линии.
Чаще рак возникает у женщин после 60 лет, однако за последние годы отмечается омоложение этого заболевания. Среди факторов, способствующих возникновению рака молочной железы, – дисгормональные заболевания молочной железы (мастопатия), а также раннее (до 12 лет) начало месячных, и позднее (после 55 лет) наступление менопаузы, поздние (после 30 лет) роды, болезни эндокринных органов, кратковременная лактация, аборты, малое число родов (в группе риска также нерожавшие женщины), поздний брак, вредные привычки (табакокурение, употребление спиртных напитков), прием пероральных контрацептивов, а также неблагоприятная наследственность по материнской линии.
СИМПТОМЫ РАКА МОЛОЧНОЙ ЖЕЛЕЗЫ
На ранних стадиях развития опухоли симптомов не наблюдается – больные чувствуют себя совершенно здоровыми, они трудоспособны, имеют хороший аппетит, не теряют в весе.
Рак молочной железы – медленно прогрессирующий процесс. Доказано, что с момента формирования раковой клетки до опухоли в 1 см, которую можно определить на маммограмме, при УЗИ, а в ряде случаев пальпаторно, проходит в среднем 6–7 лет. Это так называемый доклинический период рака. Больные же чаще обращаются к врачу в клинический период заболевания, когда начинают проявляться симптомы.
Симптомы рака молочной железы – это безболезненное, плотное образование в толще молочной железы; изменение формы молочной железы; сморщивание или втяжение кожи молочной железы; ощущения дискомфорта или непривычная боль в одной из молочных желез; уплотнение или припухлость на соске, его втяжение.
К другим симптомам относятся кровянистые выделения из сосков и увеличение лимфатических узлов под мышкой с соответствующей стороны.
ПРОФИЛАКТИКА РАКА МОЛОЧНОЙ ЖЕЛЕЗЫ
После 40 лет 1 раз в год обязательно проходить скрининговую профилактическую маммографию. Она позволяет выявить ранние формы рака на 2 года раньше, чем любое клиническое обследование. Если есть наследственная предрасположенность к этому виду рака, необходимо как можно раньше встать на учет к онкологу.
Факты о раке от Всемирной организации здравоохранения
Существует более 100 видов рака; болезнь может развиваться в любой части тела.
В мире 8,2 млн человек умерли от рака в 2012 году.
Более 60 % новых случаев заболевания зарегистрировано в странах Африки, Азии, Центральной и Южной Америки. В этих регионах происходит 70 % всех случаев смерти от рака.
Во всем мире наибольшее число мужчин умирает от следующих пяти видов рака (в порядке убывания): рака легких, желудка, печени, ободочной и прямой кишки и пищевода.
Во всем мире наибольшее число женщин умирает от следующих пяти видов рака (в порядке убывания): рака груди, легких, желудка, прямой и ободочной кишки и шейки матки. Во многих развивающихся странах рак шейки матки является самым распространенным типом рака.
Более 20 % смертей от рака связано с курением табака. Его употребление является самой значимой отдельной предотвратимой причиной рака.
Одна пятая часть всех раковых заболеваний в мире развивается в результате хронической инфекции. Так, например, вирус папилломы человека вызывает рак шейки матки, а вирус гепатита B – рак печени.
Более 30 % случаев смерти от рака можно предотвратить благодаря воздержанию от употребления табака, здоровому питанию, физической активности и умеренному употреблению алкоголя. До 20 % случаев смерти от рака можно избежать путем иммунизации против вируса гепатита В и вируса папилломы человека.
РАК ПРЕДСТАТЕЛЬНОЙ ЖЕЛЕЗЫ
Рак предстательной железы (РПЖ) – злокачественная опухоль, развивающаяся из выводных протоков и секреторных отделов простаты. В России рак простаты занимает второе место в структуре злокачественных новообразований у мужчин после рака легких.
ПРИЧИНЫ РАКА ПРОСТАТЫ
 Среди факторов риска развития рака простаты выделяют три основных: возраст – 85 % случаев РПЖ встречается у мужчин старше 65 лет, национальность (наибольшая заболеваемость отмечается у чернокожего населения планеты, наименьшая – среди азиатов) и наследственность (риск развития заболевания увеличивается многократно при наличии РПЖ у двух и более родственников первой степени родства).
Среди факторов риска развития рака простаты выделяют три основных: возраст – 85 % случаев РПЖ встречается у мужчин старше 65 лет, национальность (наибольшая заболеваемость отмечается у чернокожего населения планеты, наименьшая – среди азиатов) и наследственность (риск развития заболевания увеличивается многократно при наличии РПЖ у двух и более родственников первой степени родства).
Чаще всего возникновению опухоли предшествуют гормональный сбой, аденома простаты и другие доброкачественные изменения, а также простатит.
Но все же не у каждого мужчины изменения в простате переходят в рак. Это происходит, если на организм действуют факторы, которые повышают риск развития злокачественной опухоли.
Неправильное питание:
преобладание жирной пищи и красного мяса.
Вредные привычки:
алкоголизм и курение.
Воздействие кадмия:
на производствах резины, текстиля, в типографиях и сварочных цехах.
Возраст
старше 50 лет.
Инфекции
, передающиеся половым путем.
Застойные явления
в простате при нерегулярной половой жизни.
Падение защитных сил организма
, вызванное длительными стрессами, хроническими болезнями.
Наследственность
: выявлены особые гены, которые вызывают развитие опухоли. Рак у отца увеличивает риск РПЖ у сына в 2–3 раза.
Заражение вирусами
: XMRV (ретровирус), герпес тип 2, цитомегаловирус.
СИМПТОМЫ И ДИАГНОСТИКА
Боли в костях и компрессионные переломы позвонков, нередко сопровождающиеся неврологической симптоматикой, являются проявлением метастазов РПЖ, причем нередко эти симптомы могут быть первым и единственным клиническим проявлением заболевания.
Зачастую симптомы болезни начинают беспокоить мужчину только тогда, когда болезнь зашла уже слишком далеко и шансов на излечение осталось мало. Затруднение мочеиспускания, ослабление и прерывистость струи мочи, боль в нижних отделах живота, примесь крови в моче и сперме, недержание мочи, запоры, нарушение функции почек наблюдаются только при достижении опухолью простаты больших размеров.
Рак предстательной железы может проявляться также учащенным мочеиспусканием, ощущением неполного опорожнения мочевого пузыря. Отмечается также увеличение времени мочеиспускания и необходимость напрягать мышцы брюшного пресса. Коварство этой болезни в том, что может не отмечаться ни одного из симптомов вовсе. И тогда первым проявлением заболевания станут признаки, которые характерны для метастазов : боль в костях (таз, бедро, позвоночник) и переломы, боль в груди. На поздних стадиях может развиться острая задержка мочи, а также симптомы раковой интоксикации: человек резко худеет, слабеет, его кожа становится бледной с землистым оттенком.
Методами диагностики рака предстательной железы являются биопсия простаты (проводится, как правило, по результатам УЗИ), исследование уровня простатического специфического антигена (ПСА) крови, магнитно-резонансная томография, трансректальная эхография (трансректальное УЗИ простаты), радиоизотопные исследования, рентгенологические обследования, компьютерная томография, ректальное пальцевое обследование простаты, ультразвуковое исследование брюшной полости и урофлоуметрия.
ЛЕЧЕНИЕ И ПРОФИЛАКТИКА
Если у вас возникли проблемы с мочеиспусканием, необходимо немедленно обратиться к врачу-урологу. Прогноз заболевания зависит от стадии процесса! Чем раньше начато лечение, тем выше вероятность благоприятного исхода. На поздних стадиях прогноз, безусловно, неблагоприятный, заболевание приводит к летальному исходу.
Специфической профилактики рака простаты не существует. К мерам неспецифической профилактики относят нормализацию массы тела, снижение потребления жиров и пережаренного мяса, употребление свежих фруктов и овощей, содержащих витамины А, С, D, Е, селена и кальция.
Симптомов, характерных только для рака простаты, не существует – многие симптомы схожи с таковыми при аденоме предстательной железы. Поэтому чрезвычайно важным является регулярное обследование у специалиста, особенно после 50 лет.
РАК ТОЛСТОГО КИШЕЧНИКА
Рак толстого кишечника – распространенная форма рака в нашей стране. У 12 % мужчин и 16,5 % женщин среди общего числа больных раком диагностированы злокачественные опухоли в кишечнике. Чаще всего опухоль располагается в сигмовидной, слепой или прямой кишке.
ПРИЧИНЫ РАКА ТОЛСТОГО КИШЕЧНИКА
 Рост случаев колоректальных карцином в развитых странах некоторые авторы связывают с увеличением содержания мяса и животного жира в пищевом рационе, особенно говядины и свинины с одновременным уменьшением клетчатки. Высока частота рака кишечника среди работников асбестных производств, лесопилок.
Рост случаев колоректальных карцином в развитых странах некоторые авторы связывают с увеличением содержания мяса и животного жира в пищевом рационе, особенно говядины и свинины с одновременным уменьшением клетчатки. Высока частота рака кишечника среди работников асбестных производств, лесопилок.
Возникновению рака толстой кишки способствуют:
Характер питания – преобладание в рационе мясных, жирных и мучных блюд, недостаточное содержание продуктов растительного происхождения;
нарушение стула (запоры);
заболевания толстой кишки (колиты и полипы) – риск развития рака начинает увеличиваться через 7 лет от начала заболевания и каждые последующие 10 лет возрастает на 10 %, достигая через 25 лет 30 %;
наследственная предрасположенность;
пожилой возраст.
СИМПТОМЫ РАКА ТОЛСТОГО КИШЕЧНИКА
Клиническая симптоматика рака толстой кишки различна в зависимости от локализации опухоли. На ранних стадиях болезнь не проявляет себя какими-либо яркими симптомами, хотя при тщательном опросе больного удается выявить изменение общего самочувствия, снижение трудоспособности, ухудшение аппетита. Похудание при раке толстой кишки наблюдается редко, напротив, больные могут даже прибавлять в весе.
В дальнейшем появляется ряд признаков кишечных расстройств:
Урчание и переливание в кишечнике;
поносы и запоры, периодические схваткообразные или постоянные тупые боли в животе, не связанные с приемом пищи;
при развившемся сужении просвета кишки раковой опухолью возникает одностороннее неравномерное вздутие живота;
рак правых отделов ободочной кишки вызывает анемию вследствие медленной хронической кровопотери.
В дальнейшем признаки болезни нарастают, в тяжелых случаях наблюдаются кишечная непроходимость, кровотечение, воспалительные осложнения (абсцесс, флегмона, перитонит).
При осмотре больного каких-либо внешних признаков не определяется и лишь при значительных размерах опухоли или у худых больных ее удастся прощупать через брюшную стенку.
Важная роль в диагностике принадлежит рентгенологическому исследованию (ирригоскопия). При современном уровне знаний и методике обследования рентгенологу удается выявить раковое поражение толстой кишки даже в случае отсутствия четких клинических признаков.
Для исключения метастазов в печень производят ультразвуковое исследование. Лапароскопия (эндоскопический осмотр брюшной полости) показана для исключения генерализации злокачественного процесса.
При раке толстой кишки прогноз зависит от стадии процесса, но при отсутствии метастазов в лимфатические узлы относительно благоприятен – почти половина больных получает стойкое излечение.
ПРОФИЛАКТИКА РАКА ТОЛСТОГО КИШЕЧНИКА
Сегодняшний уровень медицинских знаний и технологий не позволяет нам эффективно воздействовать на такие факторы риска, как генетические нарушения или возрастные изменения. Однако целенаправленное выявление предраковых заболеваний и ранних форм злокачественных опухолей посредством регулярных профилактических осмотров и специальных скрининговых обследований в группах риска способно реально уменьшить смертность.
Говоря о роли питания в профилактике, нужно отметить, что специализированной «противораковой» диеты не существует. Тем не менее такие мероприятия, как борьба с хроническими запорами и регулярное привлечение в рацион питания продуктов растительного происхождения богатых клетчаткой, имеют очень важное значение. В том случае, если для нормализации стула диетической коррекции недостаточно, необходимо обратиться к гастроэнтерологу.
Диспансерному наблюдению подлежат больные группы риска. Профилактика рака толстой кишки в основном сводится к своевременному радикальному лечению полипоза кишечника, а также правильному лечению колита с тем, чтобы не допустить его перехода в хроническую форму.
Профилактика рака толстого кишечника сводится к нормализации стула (искоренению запоров) и привлечению в рацион продуктов растительного происхождения, а также к своевременному излечению полипоза кишечника и колита.
РАК ШЕЙКИ МАТКИ
Исследования вопроса заболеваемости раком шейки матки проводились ещё в XIX веке. Полученные результаты показывали связь активности половой жизни и частоты встречаемости рака. Современные исследования подтверждают эти данные – наблюдается связь между частотой смены половых партнёров и риском заболевания раком шейки матки.
БОЛЕЗНЬ МОЖНО ПРЕДУПРЕДИТЬ
 Данное заболевание наиболее часто встречается у женщин среднего возраста (35–55 лет), в 20 % случаев обнаруживается в возрасте старше 65 лет, а в молодом возрасте встречается относительно редко.
Данное заболевание наиболее часто встречается у женщин среднего возраста (35–55 лет), в 20 % случаев обнаруживается в возрасте старше 65 лет, а в молодом возрасте встречается относительно редко.
Рак шейки матки занимает второе место по частоте злокачественных новообразований у женщин. При этом рак шейки матки – это одна из немногих злокачественных опухолей, развитие которых можно предупредить, так как в большинстве случаев она развивается на фоне длительно существующих предраковых заболеваний (дисплазия слизистой оболочки шейки матки).
Кроме того, РШМ делится на стадии. Первая стадия – неинвазивный рак шейки матки (раковые клетки медленно растут и распространяются в пределах слизистой шейки матки). Со временем он переходит в инвазивный рак шейки матки, который характеризуется интенсивным ростом клеток. Распространяться он может и на другие системы и органы, нарушая их функционирование. Процесс перехода из неинвазивного в инвазивный рак может длиться очень долго (до 20 лет), однако он неизбежен. Отсюда важность грамотной и своевременной диагностики.
ПРИЧИНЫ И ФАКТОРЫ РИСКА
Причиной практически всех случаев рака шейки матки является генитальная инфекция, вызванная онкогенными штаммами вируса папилломы человека (ВПЧ). Именно поэтому те женщины, которые ведут активную половую жизнь с частой сменой партнеров, имеют гораздо больше шансов заболеть, чем остальные.
К факторам риска развития заболевания относятся раннее начало половой жизни и частая смена партнеров (3 и более в течение года, 6 и более в течение жизни), несоблюдение интимной гигиены. Представляют опасность ранние роды (до 15 лет), а также частые роды и аборты, сниженный иммунитет, курение.
СИМПТОМЫ
Характерный симптом при раке шейки матки – кровянистые выделения. Они бывают контактными (после полового акта) либо беспричинными. Могут быть обильными или просто мажущими. На поздних стадиях они могут носить резкий неприятный запах (разрушение опухоли).
В некоторых случаях женщины, у которых имеется злокачественное новообразование на шейке матки, отмечают болевые ощущения в области крестца и позвоночника, в нижней части живота. Кроме того, сильные болевые ощущения во время полового акта отмечают практически все больные женщины. Однако сама по себе боль не может служить основным симптомом рака шейки матки, так как она сопровождает огромное количество иных заболеваний, порой даже не имеющих отношения к гинекологическому профилю.
Часто злокачественные новообразования шейки матки длительное время протекают без какого-либо внешнего проявления и симптомов заболевания. На этой стадии выявить злокачественное новообразование удается случайно, во время профилактического осмотра либо в том случае, если женщина обратилась к гинекологу по какому-либо другому поводу.
Однако, если заболевание остается недиагностированным, злокачественная опухоль продолжает увеличиваться в размерах и, соответственно, уже в значительной степени нарушает нормальное функционирование репродуктивной системы и организма женщины в целом.
ПРОФИЛАКТИКА
Предотвратить заболевание либо вылечить на самых ранних стадиях развития гораздо проще, чем бороться с его запущенной формой.
Известны три основных метода профилактики развития рака шейки матки. Во-первых, регулярное посещение врача-гинеколога. Женщина в репродуктивном возрасте должна проходить профилактические гинекологические осмотры два раза в год. А раз в год в обязательном порядке должен быть проведен пап-тест. Это цитологический мазок, с помощью которого можно определить наличие предраковых и раковых клеток во влагалище и шейке матки.
Подобные профилактические меры помогут выявить на ранних стадиях заболевания не только раковую опухоль шейки матки, но и достаточно большое количество иных заболеваний женской репродуктивной системы, которых существует немало.
Во-вторых, это – предохранение от нежелательной беременности. Как показывают многочисленные наблюдения врачей гинекологов и онкологов, среди тех женщин, которые столкнулись с раком шейки матки, у двух из трех в анамнезе имелись два и более искусственных прерывания беременности. Именно поэтому так важно надежно предохраняться, чтобы не допустить наступления незапланированной беременности.
Помните, каждый последующий аборт увеличивает риск развития злокачественной опухоли шейки матки примерно на 8 %.
Третье – это вакцинация против папилломовирусной инфекции. На сегодняшний день врачи-гинекологи рекомендуют делать прививку от нее девочкам, девушкам и молодым женщинам. Эта вакцинация позволит снизить риск развития злокачественного процесса примерно в 8 раз.
Основным симптомом рака шейки матки являются межменструальные кровянистые выделения из влагалища. Если вы заметили у себя подобные симптомы, постарайтесь как можно скорее обратиться к гинекологу
РАК ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ
Рак поджелудочной железы (РПЖ) является десятой по распространенности злокачественной опухолью, но стоит на четвертом месте среди причин гибели мужчин и женщин от рака. Основную массу случаев злокачественных новообразований поджелудочной железы составляет аденокарцинома.
КОВАРСТВО БОЛЕЗНИ
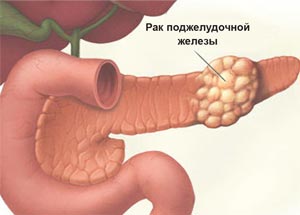 Поскольку диагностика рака поджелудочной железы представляет определенные трудности, заболевание часто выявляется на поздних стадиях, когда опухоль уже нельзя удалить хирургически, а в других органах имеются метастазы.
Поскольку диагностика рака поджелудочной железы представляет определенные трудности, заболевание часто выявляется на поздних стадиях, когда опухоль уже нельзя удалить хирургически, а в других органах имеются метастазы.
Средний коэффициент однолетней выживаемости при РПЖ составляет 26 %, а средний коэффициент пятилетней выживаемости при РПЖ примерно 6 %. Если опухоль обнаружена на ранней стадии, когда возможно ее хирургическое удаление, то коэффициент пятилетней выживаемости увеличивается до 23 %.
Существуют такие клинические формы рака поджелудочной железы, как рак головки, тела, хвоста и диффузное (полное) поражение органа. Чаще всего РПЖ затрагивает головку железы. В 95 % случаев рак поджелудочной железы начинается в экзокринных клетках, ответственных за выработку пищеварительных ферментов.
ФАКТОРЫ РИСКА
Возраст: чаще у людей старше 55 лет.
Курение: у заядлых курильщиков рак поджелудочной железы развивается в два-три раза чаще, чем у некурящих.
Хронический панкреатит: долгосрочное воспаление поджелудочной железы также увеличивает риск развития рака поджелудочной железы.
Ожирение и дефицит физической активности . Рак поджелудочной железы чаще встречается у людей, которые имеют избыточный вес, и у людей с дефицитом физической активности.
Диабет: рак поджелудочной железы чаще встречается у людей с сахарным диабетом II типа.
Пол : с диагнозом «рак поджелудочной железы» больше мужчин, чем женщин.
Генетика : риск развития рака поджелудочной железы становится выше, если этой болезнью переболели мать больного, его отец, а также родные брат или сестра. Некоторые унаследованные мутации гена увеличивают риск рака поджелудочной железы.
Цирроз печени : люди с циррозом имеют более высокий риск рака поджелудочной железы.
Воздействие химикатов : определенные «профессиональные» пестициды, красители и химические вещества, используемые в металлургии, могут увеличить риск развития рака поджелудочной железы.
СИМПТОМЫ
Симптомы РПЖ могут включать:
Боли в верхней или средней части живота
боли в спине
потерю аппетита
желтуху (пожелтение кожи и глаз, темную мочу)
несварение пищи
тошноту
рвоту
повышенную утомляемость
увеличенный живот от опухшего желчного пузыря
бледный, жирный и жидкий стул
потерю веса без видимой причины
ощущение сильной усталости
Рак поджелудочной железы трудно обнаружить и диагностировать на ранней стадии потому, что имеющиеся признаки часто малозаметны и схожи с симптомами других заболеваний.
ЛЕЧЕНИЕ И ПРОФИЛАКТИКА
Хирургия – это единственное эффективное лечение рака поджелудочной железы. Операция может включать удаление части желудка, двенадцатиперстной кишки, поджелудочной железы, желчных протоков, лимфатических узлов и желчного пузыря.
Учитывая невысокий процент выживаемости, сложности диагностики и лечения, большое значение имеет профилактика этого злокачественного заболевания.
Во-первых, необходимо отказаться от курения, постараться минимизировать влияние вредных факторов внешней среды, профессиональных вредностей (особенно асбестовой пыли).
Профилактические меры также включают своевременное лечение хронического панкреатита. Очень важно проводить систематические профилактические осмотры при наличии кист и доброкачественных опухолей поджелудочной железы при отягощенной наследственности (генетически детерминированные формы панкреатита).
Профилактика рака поджелудочной железы включает в себя отказ от курения, минимизацию влияния вредных факторов внешней среды (включая пищевые факторы), своевременное лечение хронического панкреатита и сахарного диабета.
СПОНСОР ПУБЛИКАЦИИ СЕТЬ АПТЕК «ГУБЕРНСКИЕ АПТЕКИ»
Медики не устают говорить о том, как важна диагностика рака на ранних стадиях, ведь прогноз заболевания в большинстве случаев зависит от своевременно поставленного диагноза опухоли. По статистике 60-80 % больных впервые услышали страшный диагноз только на 3-4 стадии заболевания, более ранняя диагностика рака могла бы спасти от смерти многих людей. Причинами этого может быть то, что пациент слишком поздно обратился к врачу, что стерта клиническая картина или врачи первичного звена здравоохранения проявили недостаточную настороженность. Поэтому показатель смертности от онкологических заболеваний продолжает расти и занимает второе место в мире после заболеваний сердечно-сосудистой системы.
Первое место среди раковых заболеваний занимает рак органов ЖКТ, он диагностируется в 50% случаев, опережая рак молочной железы, предстательной железы и легких; второе место занимает (рак толстой и прямой кишок). Рост заболеваемости и смертности характерен для рака практически всех органов пищеварения, кроме рака желудка. По статистике показатели злокачественных опухолей этого органа в последние годы стабильно снижаются.
Пять первых признаков рака
В каждом органе рак развивается по-разному, для каждого случая характерны свои симптомы. Однако существует 5 общих признаков, которые характерны для любой локализации рака. Разумеется, они могут свидетельствовать о другом заболевании, но, возможно, кто-то, обнаружив их у себя, насторожится и пойдет к врачу. Если они помогут хотя бы одному человеку диагностировать опухоль на начальной стадии, то стоит подробнее остановиться на каждом:

- Болезненные ощущения. Сильная боль появляется на последних этапах рака. Вначале могут быть несвойственные ощущения, которые нельзя назвать нормальными. Многие пациенты вспоминают, что за некоторое время до страшного диагноза они чувствовали, что «что-то не так». Появлялось ощущение инородного тела в определенном органе. Особенно нельзя оставлять без внимания болезненные ощущения в голове, поскольку опухоли мозга очень быстро развиваются. Некоторые предпочитают пить обезболивающие лекарства, объясняя боли магнитными бурями и сменой погоды, вместо того чтобы сходить к врачу.
- Быстрая потеря веса. Множество онкологов сходятся во мнении, что это является самым первым признаком онкологического заболевания. На ранних этапах опухоль вынуждает организм вырабатывать биологически активные вещества, которые приводят к нарушению метаболических процессов.
- Постоянная слабость. Опухоль выделяет в организм продукты жизнедеятельности, которые приводят к интоксикации. У больного появляется слабость и тошнота. Кроме того, опухоль прорастает в мелкие кровеносные сосуды и вызывает анемию, которая тоже является причиной слабости.
- Повышенная температура тела. Очень часто на ранних этапах рак подавляет иммунную систему организма, которая отвечает повышением температуры. На более поздних стадиях постоянно повышенная температура объясняется нарушениями обменных процессов и хронической интоксикацией организма.
- Изменение состояния кожи и волос. Внешнее ухудшение состояния волос и кожи вызвано нарушениями обменных процессов в организме. Например, при кожа темнеет, при раке печени — желтеет. Опухоль щитовидной железы может вызвать резкое выпадение волос и ломкость ногтей.
Обратите внимание, что наличие любого из этих признаков не свидетельствует о наличие ракового заболевания. И наоборот, отсутствие их не является гарантией того, что опухоли нет. Обнаружить рак, тем более вовремя, не всегда просто, поэтому людям, находящимся в группе риска, нужно взять за правило ежегодно проходить обследование на наличие злокачественных новообразований, ведь чем раньше их диагностируют, тем лучше.
Вернуться к оглавлению
Скрининг онкологических заболеваний
Скрининг представляет собой обследование здоровых людей на выявление тех, у кого опухоль уже образовалась, но симптомы рака еще не проявились.
 Например, скрининг рака шейки матки проводится с использованием методов цитологического скрининга, а скрининг на рак молочной железы — с использованием маммологического оборудования, скрининг рака предстательной железы заключается в регулярном измерении уровня простаты — специфического антигена. Онкологический скрининг будет эффективным и его стоит проводить, если:
Например, скрининг рака шейки матки проводится с использованием методов цитологического скрининга, а скрининг на рак молочной железы — с использованием маммологического оборудования, скрининг рака предстательной железы заключается в регулярном измерении уровня простаты — специфического антигена. Онкологический скрининг будет эффективным и его стоит проводить, если:
- эффективность программ обоснована, есть необходимое количество персонала и оборудования для охвата всей целевой аудитории;
- имеются средства и оборудование для подтверждения диагноза, лечения и дальнейшего наблюдения за людьми, у которых выявлены отклонения;
- болезнь широко распространена, что обосновывает затраты на организацию и проведение мероприятия.
Проведение скрининга среди населения можно порекомендовать в отношении рака шейки матки, рака молочной железы, рака желудка и колоректального рака, в странах, имеющих ресурсы для его проведения. В настоящее время исследуются низкозатратные подходы к проведению скрининга, которые позволят проводить его в условиях недостатка ресурсов. Например, в скором времени может стать методом скрининга на рак шейки матки визуальный осмотр с использованием уксусной кислоты.
Никто не знает свой организм и не переживает за свое здоровье так, как сам человек. В 66% случаев люди сами могут снизить риск заболеть онкологическими заболеваниями. Риск онкологии на треть зависит от наследственности, на треть от образа жизни и на столько же от окружающих факторов.
Настоятельно советуем мужчинам и женщинам взять за правило посещать гинеколога и уролога в качестве профилактики. Не стоит бояться таких визитов, ведь это не означает, что у вас непременно найдут рак или какое-то другое страшное заболевание, а вот ранняя диагностика рака поможет победить болезнь еще на этапе зарождения.




